Воспользуйтесь поиском по сайту:
Болезнь Боуэна
Содержание статьи:
Болезнь Боуэна – редкое кожное заболевание, изначально представляющее собой рак in situ (внутриэпителиальный рак 0-й стадии, являющийся скоплением измененных клеток, не прорастающих в окружающие ткани).
Патология впервые описана Дж. Т. Боуэном в 1912 году, по фамилии которого и была названа в 1914 году.
Болезни чаще подвержены люди старшего возраста, мужчины и женщины в равной степени. Очаги поражения обычно единичные, реже могут располагаться группами, наиболее часто локализуются в эпидермисе головы (46%), ладоней (14%), половых органов (10%). Слизистые и полуслизистые оболочки поражаются примерно в 10% случаев. Половые органы вовлекаются в патологический процесс преимущественно у мужчин пожилого возраста, у женщин подобное расположение очагов встречается крайне редко.
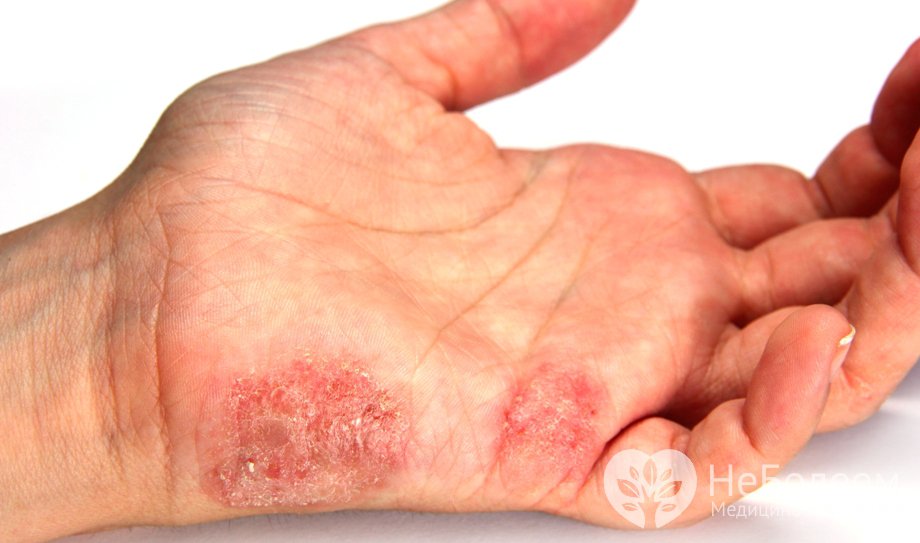 Кожные проявления болезни Боуэна
Кожные проявления болезни БоуэнаПричины и факторы риска
Болезнь Боуэна может быть вызвана различными причинами:
- хроническими интоксикациями (смолами, соединениями углеводородов, мышьяка и т. п.);
- чрезмерной инсоляцией;
- возрастными дегенеративными изменениями кожи;
- предшествующей травматизацией кожных покровов;
- инфицированием вирусом папилломы человека (ВПЧ);
- воздействием ионизирующего излучения.
Роль вирусных агентов в развитии заболевания на настоящий момент достоверно не подтверждена.
 Инфицирование вирусом папилломы человека - предрасполагающий фактор к развитию болезни Боуэна
Инфицирование вирусом папилломы человека - предрасполагающий фактор к развитию болезни БоуэнаНекоторыми авторами описывалось развитие болезни Боуэна на фоне предшествующих дерматозов и различных изменений кожи: порокератоза Мибелли, ороговевающей кисты, эпидермодисплазии Левандовского – Лютца, ангиоретикулеза Капоши, актинического кератоза, красного плоского лишая, дискоидной красной волчанки и др.
Формы заболевания
В зависимости от внешних проявлений выделяют несколько форм заболевания:
- анулярная (кольцевидная);
- веррукозная (бородавчатая);
- пигментная;
- поражение ногтевого ложа, характеризующееся обесцвечиванием ногтевой пластины, отслаиванием ее от подлежащих мягких тканей или эрозией с корками и шелушением вокруг ногтя.
Вероятность перерождения болезни Боуэна в плоскоклеточный рак варьирует от 11 до 80% в зависимости от стажа заболевания.
По локализации патологического процесса:
- возникающая на местах, подверженных прямому воздействию солнечных лучей (открытых частях тела);
- на закрытых участках кожи.
Симптомы
Манифестирует заболевание появлением единичных (в отдельных случаях – множественных) очагов поражения розово-красного или красно-коричневого цвета с нечетко очерченной границей, которые постепенно преобразуются в бляшки, незначительно возвышающиеся над уровнем неизмененной кожи.
Для бляшек характерны медленный периферический рост, округлая или овальная форма; реже кожные дефекты имеют полиморфные очертания. Поверхность воспалительного очага неровная, зернистая, покрытая желтоватыми корочками и чешуйками, при удалении которых обнажается влажная блестящая бескровная ранка.
Визуально воспалительные очаги отличает пестрота: зоны гиперпигментации соседствуют с участками клинически неизмененной кожи.
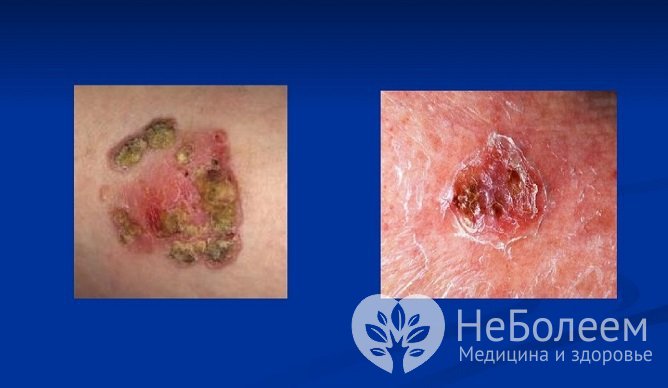 Внешние проявления болезни Боуэна
Внешние проявления болезни БоуэнаПо мере прогрессирования (при многолетнем существовании патологии) отмечаются поверхностное изъязвление с образованием частично рубцующихся эрозий, увеличение площади поражения или слияние нескольких очагов в одно обширное поражение.
На слизистой оболочке полости рта болезнь Боуэна проявляется обычно в виде одиночных, плоских, слегка запавших, иногда с зонами повышенного ороговения (но чаще папилломатозных) очагов поражения. Преимущественно папилломатозный характер также носят очаги поражения в области век, чаще верхнего века. Болезнь, локализующаяся на слизистых, протекает значительно интенсивнее, с ранним озлокачествлением.
Очаги поражения при болезни Боуэна обычно единичные, реже могут располагаться группами, наиболее часто локализуются в эпидермисе головы (46%), ладоней (14%), половых органов (10%).
Как правило, заболевание не сопровождается субъективными расстройствами, изредка пациенты предъявляют жалобы на зуд или жжение.
Обычно при отсутствии соответствующего лечения заболевание неуклонно прогрессирует, хотя описаны случаи пожизненного течения без прогрессирования.
Читайте также:
Диагностика
Диагноз формируется на основании клинической картины и результатов гистологического исследования биоптата участка пораженной кожи.
Для корректной постановки диагноза необходимо дифференцировать болезнь Боуэна с рядом патологий со схожими проявлениями: экземой, псориазом, солнечным и себорейным кератозом, бородавчатым туберкулезом кожи, старческой кератомой, вульгарной бородавкой, базалиомой, бовеноидным папулезом, болезнью Педжета, пигментной базалиомой или педжетоидной меланомой in situ.
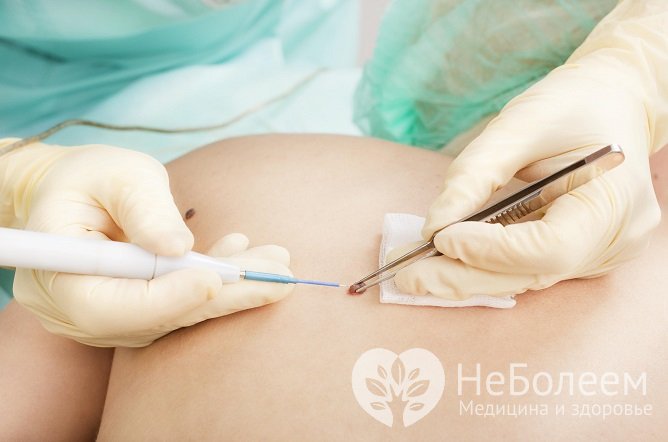 Дифференцировать болезнь Боуэна от других патологий кожи помогает биопсия
Дифференцировать болезнь Боуэна от других патологий кожи помогает биопсияПатоморфология биоптата при болезни Боуэна имеет специфические характеристики: увеличение численности шиповатых клеток эпидермиса в его ростковом слое с проникающими в дерму удлиненными эпителиальными тяжами, пролиферация и вакуолизация атипичных шиловидных клеток, особенно в верхних слоях, наличие больших округлых клеток с эозинофильной протоплазмой, большим гиперхромным почковидным или овальным ядром (клетки Боуэна), часто встречающиеся фигуры митоза, комкообразование ядер внутри многоядерных эпидермальных гигантских клеток, дискератоз, образование истинных «роговых жемчужин». Базальный слой сохранен. При его нарушении развивается картина типичной спиноцеллюлярной карциномы. В дерме хроническая воспалительная реакция из лимфоцитов, гистиоцитов, плазматических клеток.
Лечение
Лечение заболевания зависит от площади и степени выраженности воспалительных изменений.
При небольшом размере кожного дефекта (до 2 см) показаны мази и аппликации с цитостатиками, прием дерматотропных противопсориатических средств.
При размере очага воспаления более 2 см рекомендовано его удаление с помощью оперативного вмешательства, электрокоагуляции, криодеструкции, близкофокусной рентгенотерапии, лазерной терапии.
При отсутствии соответствующего лечения заболевание неуклонно прогрессирует, хотя описаны случаи пожизненного течения без прогрессирования.
Возможные осложнения и последствия
Основным угрожающим последствием болезни Боуэна является прогрессирующее озлокачествление в плоскоклеточный рак с прорастанием в окружающие мягкие ткани и метастазированием.
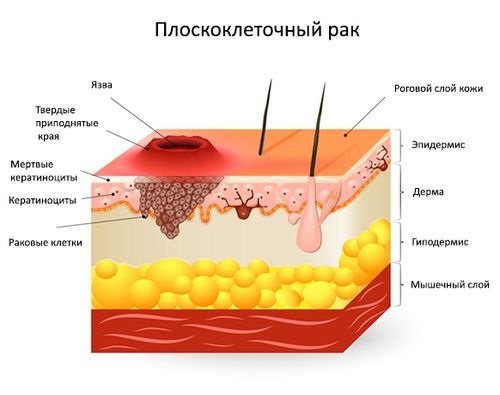 Болезнь Боуэна может трансформироваться в плоскоклеточный рак кожи
Болезнь Боуэна может трансформироваться в плоскоклеточный рак кожиПомимо этого, возможны следующие осложнения:
- инфицирование воспалительного очага;
- изъязвление бляшек;
- сепсис.
Данные исследований частоты ассоциации болезни Боуэна со злокачественными новообразованиями внутренних органов неоднозначны: авторы, указывающие на наличие связи, обнаружили рак внутренних органов у 57% умерших от болезни Боуэна. Тем не менее в дополнительных исследованиях достоверное увеличение частоты рака внутренних органов наблюдалось только у больных с очагами поражения на закрытых участках кожи (33%), тогда как при болезни Боуэна на открытых участках кожи частота висцерального рака составила всего 5%.
Прогноз
Прогноз зависит от своевременности и объема медицинской помощи: вероятность перерождения болезни Боуэна в плоскоклеточный рак варьирует от 11 до 80% в зависимости от стажа заболевания.
Профилактика
Вероятность развития болезни Боуэна снижает соблюдение следующих профилактических мер:
- защита кожи от избыточной инсоляции, воздействия агрессивных химикатов;
- своевременное обращение за медицинской помощью при появлении характерного кожного дефекта;
- отказ от самолечения в случае подтверждения диагноза.
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.