Воспользуйтесь поиском по сайту:
Диабетическая ангиопатия
Содержание статьи:
Диабетическая ангиопатия (др.-греч. άγγεϊον – «сосуд» и πάθος – «страдание», «болезнь») – распространенное повреждение сосудов разного диаметра, развивающееся на фоне сахарного диабета.
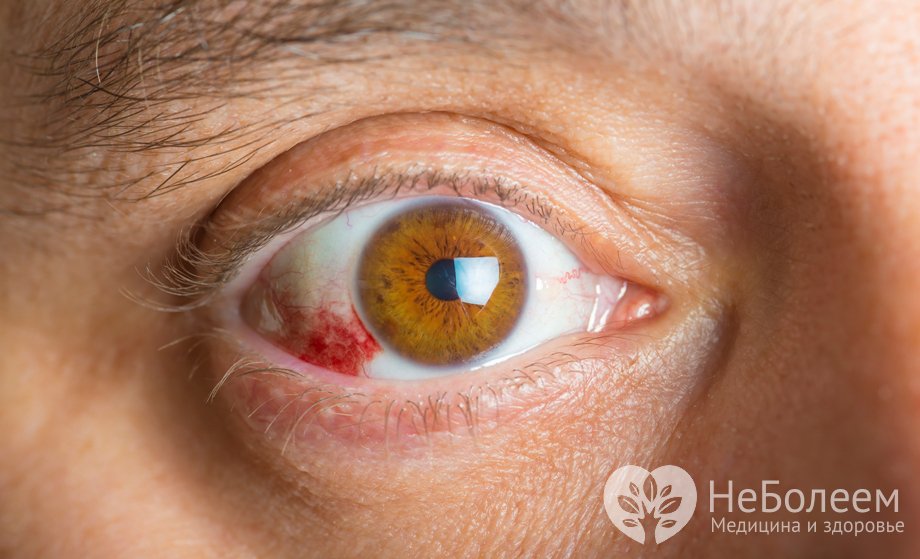 Кровоизлияние в стекловидное тело при диабетической ангиопатии
Кровоизлияние в стекловидное тело при диабетической ангиопатииДанная сосудистая патология – основная причина осложнений со стороны различных органов и систем, инвалидизации и летальности пациентов с длительным стажем сахарного диабета или тяжелым прогрессирующим течением. Органами-мишенями при ангиопатии чаще всего являются головной мозг, почки, орган зрения, сердце и нижние конечности.
В той или иной степени повреждение сосудов отмечается у 9 из 10 носителей сахарного диабета. Больший риск развития патологии имеют лица, страдающие диабетом I типа (инсулинозависимым).
Причины и факторы риска
Основная причина ангиопатии при сахарном диабете – повреждающее действие глюкозы на внутреннюю выстилку (эндотелий) сосудистой стенки, что приводит к ее функциональной и структурной перестройке.
Поскольку при сахарном диабете уровень глюкозы в плазме крови превышает нормальные значения [что связано с недостаточностью утилизирующего гормона (инсулина) или его некорректным взаимодействием с клетками организма], ее излишки активно проникают в стенку сосудов. Как следствие, в эндотелии накапливаются фруктоза и сорбитол, являющиеся конечными продуктами обмена глюкозы. Оба вещества плохо транспортируются через клеточные мембраны, поэтому в довольно больших количествах концентрируются в клетках эндотелия.
 Диабетическая ангиопатия – частое осложнение сахарного диабета
Диабетическая ангиопатия – частое осложнение сахарного диабетаПатологические изменения, связанные с пропитыванием эндотелия глюкозой и продуктами ее обмена:
- повышенная проницаемость и отечность сосудистой стенки;
- повышенное тромбообразование (активация процессов коагуляции);
- снижение выработки эндотелиального релаксирующего фактора, отвечающего за расслабление гладкой мускулатуры сосудов.
Формируется так называемая триада Вирхова, включающая повреждение эндотелия, замедление тока крови и избыточную гиперкоагуляцию (тромбообразование).
Риск развития диагностической ангиопатии при сахарном диабете индивидуален и напрямую зависит от корректности проводимой терапии, приверженности пациента к лечению и выполнению рекомендаций по модификации образа жизни.
Патологические изменения вызывают гипоксию органов и тканей, кровоснабжаемых пораженными сосудами. Снижение концентрации кислорода – стимул для активной деятельности фибробластов (клеток, продуцирующих элементы соединительной ткани), что, в свою очередь, ведет к развитию атеросклероза.
Формы заболевания
В зависимости от калибра вовлеченных сосудов выявляются:
- микроангиопатия;
- макроангиопатия.
По преимущественной локализации патологического процесса выделяют несколько форм ангиопатии:
- ретинопатия – поражение сосудов сетчатки;
- нефропатия – вовлечение сосудов почек;
- энцефалопатия – изменение сосудов головного мозга;
- ангиопатия сосудов нижних конечностей;
- ангиопатия сосудов сердца.
 Диабетическая ангиопатия сосудов нижних конечностей
Диабетическая ангиопатия сосудов нижних конечностейСимптомы
Симптомы диабетической ангиопатии разнятся в зависимости от локализации патологического процесса.
Признаки ретинопатии появляются в среднем через 3 года после подтверждения диагноза. В течение последующих 20 лет симптомы поражения сосудов сетчатки отмечаются практически у 100% носителей диагноза «сахарный диабет». Это:
- снижение остроты зрения вплоть до полной слепоты в тяжелых случаях;
- искажение очертаний предметов, неспособность различать мелкие детали;
- «пелена» и мелькание «мушек» перед глазами;
- световые пятна, полосы, искры;
- в случае кровоизлияния в стекловидное тело (в норме – прозрачное) появляется плавающее темное пятно перед глазами, иногда несколько.
 Диабетическая ангиопатия сосудов сетчатки проявляется ухудшением зрения вплоть до слепоты
Диабетическая ангиопатия сосудов сетчатки проявляется ухудшением зрения вплоть до слепотыДиабетической ретинопатии присущ ряд офтальмологических симптомов, выявляемых при инструментальном исследовании. Характерна ранняя манифестация данных признаков патологического состояния, в то время как ретинопатия еще протекает бессимптомно и пациент не предъявляет активных жалоб:
- суженные, извитые, деформированные артерии, иногда с микроаневризмами;
- точечные кровоизлияния в центральной зоне сетчатки;
- извитые, кровенаполненные, застойные вены;
- отек сетчатки;
- кровоизлияния в толще стекловидного тела.
Органами-мишенями при ангиопатии чаще всего являются головной мозг, почки, орган зрения, сердце и нижние конечности.
Нефропатия обычно формируется у лиц с длительным стажем диабета, на фоне тяжелого течения или некорректного лечения основного заболевания. Симптомы повреждения сосудов почек:
- отеки, преимущественно на лице, в утренние часы;
- артериальная гипертензия;
- тошнота, головокружение, сонливость;
- изменение лабораторных показателей – протеинурия (белок, определяемый в общем анализе мочи), обусловленная повреждением почечного фильтра, который начинает пропускать крупные молекулы белка, в норме не фильтрующиеся.
Диабетическая энцефалопатия развивается крайне медленно. Изначально пациенты предъявляют жалобы на чувство «несвежей» головы, нарушение цикла «сон – бодрствование» (дневная сонливость и бессонница в ночное время), трудности при засыпании и пробуждении, нарушение запоминания, частые эпизоды головных болей, головокружений, нарушение концентрации внимания.
 Для диабетической энцефалопатии характерно чувство «несвежей» головы, нарушения сна, частые головные боли
Для диабетической энцефалопатии характерно чувство «несвежей» головы, нарушения сна, частые головные болиПри дальнейшем прогрессировании появляются следующие симптомы:
- шаткость походки;
- нарушение координации;
- недостаточность конвергенции;
- формирование патологических рефлексов.
Для диабетического поражения сосудов сердца характерны такие проявления:
- сжимающие, давящие, жгучие боли стенокардического характера за грудиной с иррадиацией под лопатку, в левую руку, левую половину нижней челюсти, шеи, в эпигастрий на высоте физической или психоэмоциональной нагрузки;
- нарушения сердечного ритма;
- урежение или учащение частоты сердечных сокращений;
- нарушение сократительной функции сердечной мышцы [одышка при нагрузке и (в тяжелых случаях) в покое, отеки, боль и тяжесть в правом подреберье и т. д.].
 Диабетическое поражение сосудов сердца проявляется давящими и сжмающими болями за грудиной
Диабетическое поражение сосудов сердца проявляется давящими и сжмающими болями за грудинойАнгиопатия сосудов нижних конечностей считается одним из серьезнейших осложнений диабета и проявляется целым рядом характерных признаков. В их числе:
- онемение, похолодание конечностей;
- ощущение ползанья мурашек;
- отсутствие или значительное снижение силы пульса на тыльной стороне стопы;
- болезненность мышц, особенно икроножных (как в покое, так и при нагрузке);
- судороги;
- редкость или полное выпадение волосяного покрова;
- чувство слабости и болезненные ощущения, возникающие при ходьбе (различной интенсивности);
- дистрофические изменения кожи (сухость, пигментация, синюшное окрашивание, шелушения);
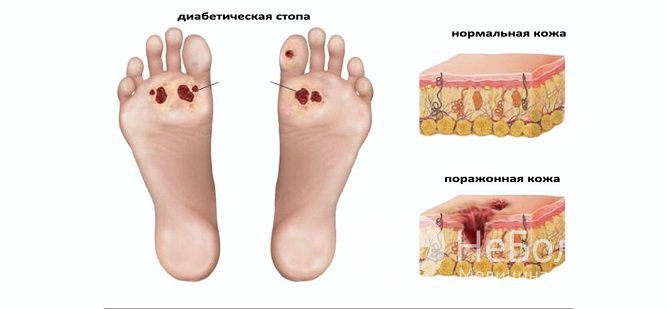
- безболезненные трофические язвы, чаще локализующиеся на стопах, в области лодыжек.
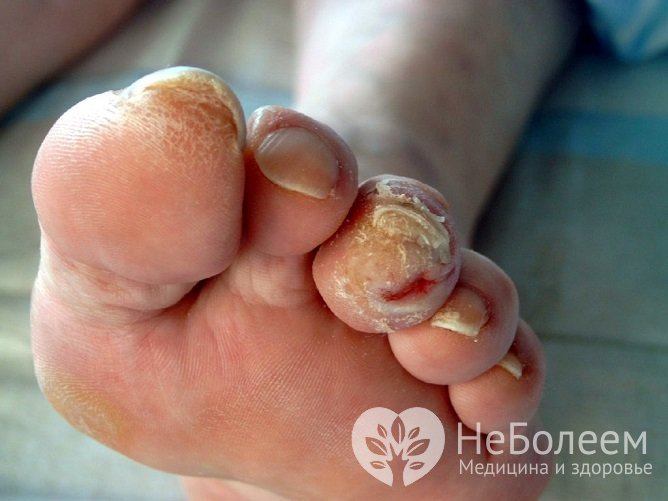 Диабетическая стопа при диабете
Диабетическая стопа при диабетеНа поздних стадиях ангиопатии нижних конечностей формируются так называемые диабетические стопы, для которых характерны изменение формы и цвета ногтей, сухость кожи стоп с трещинами и натоптышами, деформация первого пальца стопы.
Читайте также:В помощь диабетикам: 7 полезных веществ
Диагностика
Диагностика диабетической ангиопатии производится с помощью как лабораторных, так и инструментальных методов исследования.
Больший риск развития диабетической ангиопатии имеют лица, страдающие диабетом I типа (инсулинозависимым).
Лабораторные методы:
- определение концентрации глюкозы крови;
- общий анализ мочи (выявляются протеинурия, ацетонурия, глюкозурия);
- тест толерантности к глюкозе;
- определение остаточного азота, мочевины, креатинина крови (показатели нарушения функции почек);
- определение скорости клубочковой фильтрации, СКФ (основной маркер нарушения выделительной функции почек).
 Анализ крови на сахар – один из лабораторных методов диагностики диабетической ангиопатии
Анализ крови на сахар – один из лабораторных методов диагностики диабетической ангиопатииНеобходимые инструментальные методы исследования:
- осмотр глазного дна;
- УЗИ сердца, почек;
- ЭКГ;
- ангиография (при необходимости);
- допплеровское исследование сосудов нижних конечностей, почек;
- компьютерная или магнитно-резонансная томография головного мозга.
Помимо прочего, необходимы консультации офтальмолога, невролога, сосудистого хирурга, кардиолога.
Лечение
В первую очередь требуется лечение основного заболевания, повлекшего развитие ангиопатии, – сахарного диабета. В зависимости от типа диабета, степени выраженности симптомов и наличия осложнений применяют либо таблетированные сахароснижающие препараты, либо препараты инсулина.
 Лечение диабетической ангиопатии в первую очередь предполагает терапию основного заболевания – сахарного диабета
Лечение диабетической ангиопатии в первую очередь предполагает терапию основного заболевания – сахарного диабетаФармакотерапия непосредственно ангиопатии многокомпонентная, проводится с помощью следующих средств:
- ангиопротекторы;
- спазмолитические препараты;
- препараты, улучшающие микроциркуляцию;
- ноотропные средства;
- антиагреганты;
- антикоагулянты;
- стимуляторы обмена;
- гиполипидемические средства;
- ингибиторы альдозоредуктазы; и др.
По требованию пациентам назначаются нитраты, гипотензивные средства, диуретики, препараты, урежающие ЧСС, антиаритмические средства, корректоры нарушений мозгового кровообращения, биогенные стимуляторы и пр.
Возможные осложнения и последствия
Диабетическая ангиопатия может вызывать серьезные осложнения:
- гангрена нижних конечностей;
- полная или частичная потеря зрения;
- острая или хроническая почечная недостаточность;
- инфаркт миокарда;
- острое нарушение мозгового кровообращения.
В той или иной степени повреждение сосудов (диабетическая ангиопатия) отмечается у 9 из 10 носителей сахарного диабета.
Прогноз
Прогноз при диабетической ангиопатии условно благоприятный: при своевременной диагностике и адекватной терапии прогрессирование патологического процесса можно существенно замедлить или полностью остановить, трудоспособность и социальная активность в этом случае не страдают.
Риск развития поражения сосудов индивидуален и напрямую зависит от корректности проводимой терапии, приверженности пациента к лечению и выполнению рекомендаций по модификации образа жизни.
Профилактика
Профилактические мероприятия состоят в следующем:
- Обязательное соблюдение пищевых рекомендаций, диета.
- Регулярный контроль уровня глюкозы крови.
- Систематические профилактические осмотры с обязательным посещением окулиста, невролога, кардиолога.
- Выполнение дозированных физических нагрузок.
- Отказ от курения, злоупотребления алкоголем.
- Тщательный уход за кожей нижних конечностей.
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
























