Воспользуйтесь поиском по сайту:
Миеломная болезнь
Содержание статьи:
Миеломная болезнь – один из видов рака крови, злокачественное перерождение плазматических клеток (дифференцированных В-лимфоцитов, подвида лейкоцитов, являющихся частью иммунной системы и синтезирующих антитела, помогающие организму в борьбе с инфекциями). В норме в костном мозге вырабатываются плазматические клетки (плазмоциты) и В-лимфоциты в необходимом организму количестве. В какой-то момент этот процесс дает сбой, и вместо нормальных клеток начинают продуцироваться атипичные (опухолевые) плазмоциты, которые постепенно замещают собой нормальные клетки в костном мозге. Вместо антител такие клетки вырабатывают парапротеины, белки, которые повреждают почечную ткань.
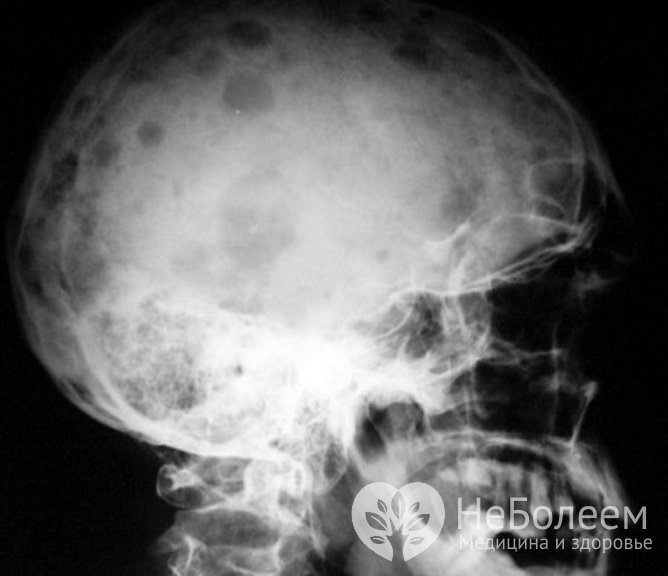 Миеломная болезнь характеризуется множественными поражениями, прежде всего, плоских костей, в том числе костей черепа
Миеломная болезнь характеризуется множественными поражениями, прежде всего, плоских костей, в том числе костей черепаПри миеломной болезни возникают множественные опухолевые очаги, прежде всего, в костном мозге, но также в костях (чаще плоских, таких как черепные кости и ребра, но также могут повреждаться и трубчатые, в частности, бедренная кость), лимфатических узлах и других органах. Множественностью поражений обусловлено другое название миеломной болезни – множественная миелома. Поскольку опухолевые клетки продуцируют парапротеин, что относит заболевание к парапротеинемическим гемобластозам, злокачественным иммунопролиферативным заболеваниям.
В основном миеломной болезни подвержены люди пожилого возраста – 70 лет и старше, хотя изредка заболевают и молодые люди до 40 лет, мужчины несколько чаще женщин (соотношение заболевших мужчин и женщин – 1,4:1). По неустановленной причине эта болезнь у людей негроидной расы возникает в два раза чаще, чем у любой другой.
Множественная миелома – неизлечимое заболевание с хроническим течением, однако, хотя полное излечение современными медицинскими средствами недостижимо, лечение позволяет достигать многолетней ремиссии, во время которой люди живут полноценной жизнью.
Синонимы: множественная миелома (ММ), плазмоцитома, болезнь Рустицкого – Калера (по имени ученых, впервые описавших заболевание).
Код миеломной болезни по МКБ 10 – C90 (множественная миелома и злокачественные плазмоклеточные новообразования).
Причины и факторы риска
Причина, по которой происходит озлокачествление плазматических клеток, не установлена. Предположительно, имеет место генетическая предрасположенность. В качестве мутагенных факторов могут выступать вирусные инфекции, ионизирующая радиация (в том числе лучевая терапия), канцерогены, цитостатические препараты (химиотерапия), хроническая интоксикация. У 10% людей, страдающих моноклональной гаммапатией, она трансформируется в миеломную болезнь.
К предрасполагающим факторам относятся все то, что оказывает подавляющее действие на иммунную систему: ожирение, вредные привычки, нездоровый образ жизни, стрессонеустойчивость и т. д.
Формы
Существует несколько классификаций ММ.
По клиническим проявлениям:
- симптоматическая;
- бессимптомная (тлеющая);
- моноклональная гаммапатия неопределенного значения (MGUS, Monoclonal gammopathy of undetermined significance).
По клеточному составу:
- пламоцитарная;
- плазмобластная;
- полиморфноклеточная;
- мелкоклеточная.
В зависимости от распространенности очагов:
- очаговая;
- диффузно-очаговая;
- диффузная.
В зависимости от типа продуцируемого парапротеина:
- G-миелома (75% всех случаев);
- А-миелома;
- D-миелома;
- Е-миелома;
- миелома Бенс-Джонса;
- М-миелома;
- несекретирующая (последние две относятся к редким формам).
По течению:
- медленно прогрессирующие;
- быстро прогрессирующие.
Рентгенологические формы
По Рейнбергу:
- множественно-очаговая;
- диффузно-поротическая;
- изолированная.
По Лембергу:
- очаговая;
- узловатая;
- сетчатая;
- остеолитическая;
- остеопоротическая;
- смешанная.
Стадии заболевания
В протекании множественной миеломы выделяют три стадии:
- Начальная.
- Развернутая.
- Терминальная.
Существует несколько критериев для их определения.
Международная система стадирования (ISS, International Scoring System) ориентирована на количество бета-2 микроглобулина (β2M) и альбумина в сыворотке крови:
- β2M < 3,5 мг/л, альбумин ≥ 3,5 г/дл.
- β2M < 3,5 мг/л, альбумин < 3,5 г/дл; или β2M 3,5–5,5 мг/л, альбумин – не имеет значения.
- β2M ≥ 5,5 мг/л.
Система ISS имеет ряд ограничений, связанных с тем, что в ряде случаев уровни альбумина и бета-2 микроглобулина могут меняться под влиянием сопутствующих заболеваний, например, сахарного диабета. Поэтому рекомендуется соотносить эту систему стадирования с клинической классификацией Дьюри – Салмона (В. Durie, S. Salmon), в соответствии с которой стадии определяются следующим образом:
- Гемоглобин > 100 г/л; кальций крови – норма; сывороточный парапротеин < 50 г/л для IgG или < 30 для IgA; экскреция белка Бенс-Джонса (легкие цепи иммуноглобулинов) с мочой < 4 г/сутки; одиночная плазмоцитома или остеопороз или отсутствие и того, и другого (для определения I стадии должны быть соблюдены все перечисленные критерии).
- Критерии, не соответствующие ни стадии I, ни стадии III.
- Гемоглобин <85 г/л; кальций крови > 120 мг/л; сывороточный парапротеин >70 г/л для IgG, и > 50 г/л для IgA; экскреция белка Бенс-Джонса с мочой > 12 г/сутки; три или более очага остеолизиса (для определения III стадии достаточно соблюдения лишь одного из перечисленных критериев).
Каждая из трех стадий классификации Дьюри – Салмона делится на подстадии А и В в зависимости от содержания сывороточного креатинина, который служит показателем функции почек:
- Креатинин < 2 г/дл (< 177 мкмоль/л).
- Креатинин > 2 г/дл (> 177 мкмоль/л).
Симптомы миеломной болезни
Прежде чем появятся первые симптомы, заболевание длительно бессимптомно прогрессирует (этот период может составлять от 5 до 15 лет). В это время в анализе крови может быть обнаружена высокая РОЭ, парапротеинемия, а в анализе мочи – протеинурия. Но поскольку количество плазматических клеток в костном мозге не увеличено, диагноз поставить невозможно.
Развернутая стадия характеризуется появлением и нарастанием симптоматики, которая проявляется целым рядом синдромов, которые у разных пациентов имеют разную степень выраженности.
|
Синдром |
Описание |
|
Поражение костей |
Симптомы связаны как с очаговым опухолевым ростом плазматических клеток в виде костных опухолей, так и с тем, что плазмоциты синтезируют вещества, способствующие лизису, т. е. разрушению костной ткани. В первую очередь, страдают плоские кости (кости таза, черепа, лопатки, ребра, позвоночник), реже – трубчатые кости (бедренная, плечевая). В результате появляется интенсивная боль в костях, усиливающаяся при надавливании, во время движения, появляются патологические (не вызванные травмой) переломы костей, костные деформации. |
|
Поражение кроветворной системы |
Лейкопения, тромбоцитопения, плазмоциты в периферической крови, повышение РОЭ, в миелограмме содержание плазмоцитов > 15% (при некоторых формах ММ миелограмма может не иметь отклонений от нормы). |
|
Синдром белковой патологии |
Обусловлен гиперпродукцией парапротеинов (патологических иммуноглобулинов или белка Бенс-Джонса), что сопровождается гиперпротеинемией (проявляется жаждой, сухостью кожи и слизистых оболочек), протеинурией, появлением холодовых антител (проявляется холодовой аллергией, акроцианозом, трофическими нарушениями в конечностях), амилоидозом (проявляется нарушением функционирования тех участков организма, где произошло отложение амилоида, увеличением губ и языка). |
|
Миеломная нефропатия |
Наблюдается у 80% пациентов с ММ, характеризуется развитием хронической почечной недостаточности, что проявляется слабостью, тошнотой, снижением аппетита, потерей массы тела. Не характерны отеки, асцит, гипертензия (один из диагностических признаков). |
|
Висцеральный синдром |
В результате опухолевой плазмоклеточной инфильтрации во всех внутренних органах развиваются поражения печени, селезенки (чаще), желудочно-кишечного тракта, плевры (реже) с развитием характерной симптоматики. |
|
Вторичный иммунодефицит |
Подверженность инфекциям, обычные респираторные вирусные заболевания носят тяжелый характер, часто осложняются присоединением бактериальной инфекции, нередки инфекционно-воспалительные заболевания мочевыводящих путей, опоясывающий лишай, грибковые поражения. |
|
Повышение вязкости крови |
Характеризуется нарушением микроциркуляции, что проявляется ухудшением зрения, мышечной слабостью, головной болью, развитием трофических поражений кожи, тромбозами. Наблюдается у 10% пациентов с ММ. |
|
Геморрагический синдром |
Развивается вследствие снижения функциональности тромбоцитов и активности факторов свертывания крови. Проявляется кровоточивостью десен, носовыми кровотечениями, множественными гематомами. |
|
Неврологический синдром |
Обусловлен плазмоклеточной инфильтрацией твердой мозговой оболочки, деформацией костей черепа и позвонков, сдавлением нервных стволов опухолями. Проявляется периферической нейропатией, мышечной слабостью, ухудшением всех видов чувствительности, парестезиями, снижением сухожильных рефлексов и др. симптомами в зависимости от области поражения. |
|
Гиперкальциемия |
Обусловлена вымыванием кальция из костной ткани вследствие лизиса. Проявляется тошнотой, рвотой, сонливостью, расстройствами сознания, потерей ориентации. |
Для терминальной стадии характерно обострение имеющейся симптоматики, быстрое разрушение костей, прорастание опухолей в соседние ткани, нарастающая почечная недостаточность, тяжелая анемия, инфекционные осложнения.
Читайте также:8 продуктов, помогающих улучшить кровообращение
Диагностика миеломной болезни
Основные признаки множественной миеломы – костномозговой плазмоцитоз (> 10%), очаги остеолизиса, М-градиент (моноклональный протеин) или белок Бенс-Джонса в сыворотке или моче. Именно по этим признакам идет диагностический поиск при подозрении на заболевание, причем для диагноза достаточно установления плазмоцитоза и М-градиента (или белка Бенс-Джонса) вне зависимости от наличия костных изменений.
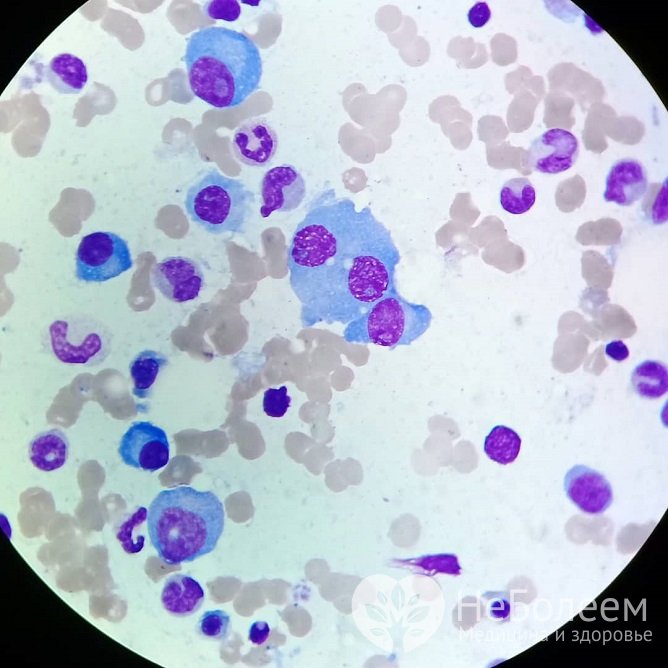 При миеломной болезни в костном мозгу обнаруживается избыточное количество плазматических клеток
При миеломной болезни в костном мозгу обнаруживается избыточное количество плазматических клетокПрименяются следующие методы диагностики:
- Рентгенография черепа, грудной клетки, таза, позвоночника, плечевого пояса, плечевых и бедренных костей.
- Спиральная компьютерная томография.
- Магниторезонансная томография.
- Позитронно-эмиссионная томография.
- Аспирационная биопсия костного мозга с целью определения миелограммы.
- Лабораторные анализы крови и мочи.
- Цитогенетическое исследование.
Костные и внекостные поражения при миеломной болезни обозначаются аббревиатурой CRAB:
- С – Calcium (кальций) – гиперкальцемия, содержание Са > 2,75;
- R – Renal (почечные) – нарушения почечной функции, креатинин сыворотки > 2 мг/дл;
- A – Anaemia (анемия) – нормоцитарная и нормохромная, гемоглобин < 100 г/л;
- В – Bone (кость) – очаги остеолизиса, патологические переломы, остеопения и т. д.
Дифференциальная диагностика проводится со следующими патологиями:
- другие моноклональные гаммапатии;
- поликлональная гипергаммаглобулинемия;
- реактивный поликлональный плазмоцитоз;
- костные метастазы.
Лечение миеломной болезни
Миеломная болезнь неизлечима, тем не менее, адекватное лечение позволяет добиться стойкой ремиссии и поддерживать ее длительно.
Терапия проводится по двум направлениям: противоопухолевая (этиотропная) и поддерживающая (симптоматическая).
Противоопухолевое лечение
Назначается с учетом возраста пациента и наличия сопутствующих заболеваний. Пациентам моложе 70 лет, или старше 70 лет без сопутствующей патологии назначают 4–6 циклов полихимиотерапии, после чего проводят мобилизацию гемопоэтических клеток, а затем высокодозную химиотерапию (миелоабляция) с последующей поддерживающей трансплантацией аутологических стволовых клеток. В дальнейшем, через 3-4 месяца, рассматривается целесообразность еще нескольких курсов полихимиотерапии либо еще одной аутотрансплантации стволовых клеток.
Пациентам, имеющим противопоказания к такому лечению (больные старше 70 лет с сопутствующей патологией), назначается полихимиотерапия.
Поддерживающее лечение
Проводится по следующим направлениям:
- лечение почечной дисфункции;
- подавление остеолиза;
- устранение гиперкальциемии;
- лечение синдрома повышенной вязкости крови;
- лечение анемии;
- купирование болевого синдрома;
- антитромботическая терапия;
- профилактика инфекции.
При бессимптомной форме множественной миеломы лечение не требуется, достаточно врачебного наблюдения.
Возможные осложнения и последствия
Миеломная болезнь способна трансформирваться в острый плазмобластный лейкоз или лимфосаркому.
Прогноз
В зависимости от формы миеломной болезни и чувствительности к проводимому лечению 5-летнего выживания удается достичь у 40–80% пациентов. К неблагоприятным прогностическим факторам относятся рецидивы, после каждого рецидива ремиссия достигается сложнее. Смерть в большинстве случаев наступает от тяжелых инфекционных осложнений.
Профилактика
Профилактика миеломной болезни заключается в избегании контакта с канцерогенами и токсичными веществами и поддержании здорового образа жизни.
Источники
- Водоевич В. П., Гнядо В. В. Особый случай миеломной болезни. 2008. Журнал Гродненского государственного медицинского университета;
- Скворцов В.В., Штонда Д.А., Железнова Д.А. Миеломная болезнь в практике терапевта. 2019. Смоленский медицинский альманах;
- Маркина Юлия Юрьевна Особенности поражения позвоночника при миеломной болезни. 2008. Сибирский научный медицинский журнал;
- Энгельхард М. Миеломная болезнь - успех в лечении или новые препараты?. 2011. Медицинский совет;
- Морозова Т. Г., Литвинова И. А., Денисова Т. П. Миеломная болезнь: зависимость сроков наступления ремиссии от иммунохимического варианта заболевания. 2011. Вестник Смоленской государственной медицинской академии.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Диплом по специальности «Педиатрия», Санкт-Петербургский государственный педиатрический медицинский университет
Интернатура по специальности «Эндокринология», Кировская государственная медицинская академия
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.