Воспользуйтесь поиском по сайту:
Радикулит: причины развития, симптомы, лечение, профилактика
Содержание статьи:
Радикулит, или радикулопатия (лат. radicula – корешок) – это заболевание, в основе которого лежит поражение корешков спинного мозга, развивающееся вследствие дегенеративно-дистрофических изменений позвоночного столба и проявляющееся болевым синдромом с иррадиацией по ходу поврежденного нерва, локальным уменьшением мышечной силы, вследствие атрофии волокон, и снижением чувствительности.
 Радикулит характеризуется болевым синдромом с иррадиацией по ходу поврежденного нерва
Радикулит характеризуется болевым синдромом с иррадиацией по ходу поврежденного нерваБолезнь возникает в результате защемления корешков и ущемления пучков нервных волокон, отходящих из спинного мозга. В зависимости от отдела позвоночника, вовлекшегося в патологический процесс, выделяют шейный, грудной и пояснично-крестцовый радикулит.
Наиболее часто поражается пояснично-крестцовый, реже – шейный и грудной отделы. Обычно патология развивается остро, сопровождаясь резкой интенсивной болью, возникшей из-за поднятия тяжести, неловкого движения, воспалительного процесса, и нередко переходит в хроническую форму.
Причины
Основным этиологическим фактором в развитии болезни считаются дегенеративно-дистрофические процессы в позвоночном столбе, такие как:
- остеохондроз;
- остеопороз;
- деформирующий спондилез;
- возрастные дистрофические изменения в межпозвоночных дисках с потерей их эластичности и амортизирующей функции;
- деструкции позвонков.
Другими причинами могут быть:
- искривление позвоночника: лордоз, кифоз, сколиоз;
- аномалии развития позвоночника: сакрализация, спондилолистез, аплазии позвонков и др.;
- механические повреждения спины;
- избыточный вес, ожирение;
- новообразования позвоночника;
- хронический инфекционный процесс (туберкулез, сифилис, цереброспинальный менингит и др.), вирусные инфекции, тропные к нервным волокнам (клещевой энцефалит и др.);
- метаболические нарушения;
- патологии нейроэндокринной системы.
Выделяют предрасполагающие факторы, которые сами по себе обычно не бывают причиной заболевания, однако в комплексе могут спровоцировать и ускорить появление симптомов.
 Один из предрасполагающих факторов развития патологии – продолжительное нахождение тела в неудобной позе
Один из предрасполагающих факторов развития патологии – продолжительное нахождение тела в неудобной позеТриггерные факторы:
- переохлаждение;
- психоэмоциональное перенапряжение;
- поднятие тяжелых предметов;
- длительное нахождение тела в неудобной позе.
Патогенез
В результате длительного воздействия патологического фактора поражается хрящевая часть позвоночника – межпозвоночные диски, происходит разрыв или растяжение фиброзного кольца с выдвижением студенистого диска за пределы своих границ. Таким образом формируется межпозвоночная грыжа.
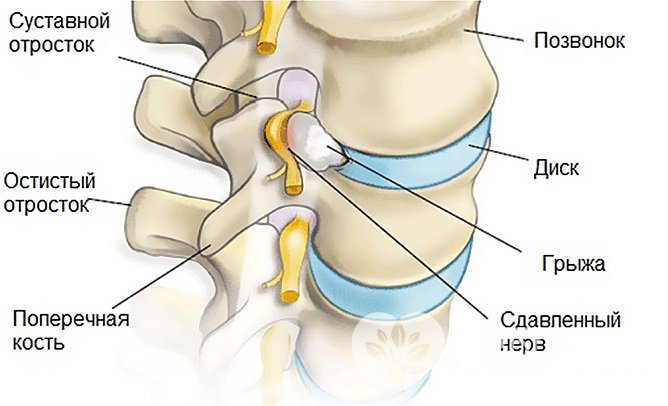 Радикулит возникает в результате формирования межпозвоночной грыжи
Радикулит возникает в результате формирования межпозвоночной грыжиМежпозвоночный диск теряет свою эластичность, межпозвоночное расстояние уплощается, теряется амортизирующая функция. В результате уменьшения пространства ущемляются нервные волокна, отходящие из спинного мозга.
Затем вторично активируются компенсаторные механизмы в костно-связочном аппарате позвоночника. Несвоевременно устраненный патологический фактор в конечном итоге ведет к срыву компенсации, формированию краевых остеофитов – костных выростов, которые, разрастаясь, соединяют тела двух позвонков между собой, закрепляя их в определенном положении.
Позвоночник теряет свою гибкость, и любой провоцирующий фактор (резкое движение, поднятие тяжести и пр.) ведет к давлению на нервные корешки, их защемлению с возникновением интенсивной боли и других симптомов.
Развитие хронического процесса
Своевременно нелеченная острая ситуация ведет к хроническому сдавлению нервных корешков. В результате длительного травмирующего компонента нарушается иннервация мышц, сосудов и других тканей.
В зоне действия поврежденного нерва локально атрофируются мышцы, ухудшается кровоснабжение и питание участка ткани, наблюдается интенсивная боль по ходу нервного волокна, снижается чувствительность, появляются онемения, покалывания, гипорефлексия.
Дополнительным звеном патогенеза, ухудшающим течение процесса, является мышечно-тонический синдром – болезненный мышечный спазм, возникающий рефлекторно в ответ на раздражение нерва Люшка (нерв, который иннервирует фиброзную капсулу межпозвоночного диска).
Симптомы
Заболевание вызывает чувствительные, моторные и вегетативные нарушения, сопровождающиеся следующими признаками:
- болевой синдром: первые приступы боли возникают вследствие разрыва или растяжения фиброзной капсулы и носят диффузный характер, напоминают миозиты или прострелы; следующие приступы боли обусловлены корешковым синдромом – сдавлением нервного корешка;
- нарушения чувствительности: вследствие нарушения иннервации определенной зоны может снижаться тактильная, температурная и болевая чувствительность вплоть до полной ее потери;
- двигательные нарушения: развиваются из-за нарушения иннервации, в начальных этапах может наблюдаться снижение мышечной силы, по мере усугубления процесса развивается полная атрофия мышечных волокон в зоне действия пораженного нерва.
Характерные симптомы зависят от локализации патологического процесса.
Читайте также:Какие недуги подстерегают пользователя компьютера
15 заболеваний, при которых помогают аппликации с поваренной солью
Пояснично-крестцовый радикулит
Может протекать в трех формах:
|
Форма |
Симптомы |
|
Люмбаго |
Внезапная острая боль в поясничной области обусловлена поднятием тяжести, резким движением, переохлаждением. Характеризуется повышением мышечного тонуса, ограничением подвижности и болезненности при пальпации в поясничной области. Часто сильнейшие боли не позволяют находиться больным в положении стоя или ходить |
|
Люмбалгия |
Подострая, тупая, рецидивирующая боль в пояснице, усиливающаяся в положении сидя, при ходьбе и любых движениях в пояснице |
|
Люмбоишиалгия |
Острая или подострая боль в пояснице с иррадиацией в одну или обе нижние конечности, сопровождающаяся локальным повышением тонуса мышц, ограничением движений, выравниванием поясничного лордоза и другими нейромышечными, дистрофическими и сосудистыми нарушениями нижних конечностей |
Характерно специфическое вынужденное положение пациента: в положении сидя с подогнутой под себя ногой, опираясь руками в кровать, или лежа, подложив под живот валик из подушки.
Изменяется походка: пациент старается больше упираться на здоровую нижнюю конечность. Это обусловлено старанием щадить поврежденную область, непроизвольно уменьшая натяжение нервных волокон, что обеспечивает снижение болезненности.
Шейный радикулит
Развивается интенсивная односторонняя боль в шее, характерно специфическое вынужденное положение головы – гипопластическая кривошея, локальное повышение тонуса мышц, патологический лордоз шеи. Боль усиливается при любом движении шеи, при кашле, повороте головы, чихании.
 При шейной локализации патологии усиление боли отмечается при любом движении головой
При шейной локализации патологии усиление боли отмечается при любом движении головойВозможно распространение боли на проксимальные отделы верхней конечности, грудную клетку, лопатку, развитие парестезий, снижение рефлексов.
Грудной радикулит
Характерны чувствительные расстройства в конечности, двигательные нарушения проявляются парезом кисти или разгибателей пальцев. При вовлечении в процесс симпатических нервных волокон возможно появление вегетососудистых нарушений, которые проявляются избыточной потливостью, похолоданием, отечностью в иннервируемой пораженной нервом зоне.
Зачастую процесс сопровождается кардиалгическим синдромом, особенно при поворотах, наклонах, сгибаниях и разгибаниях туловища.
Диагностика
После установления жалоб, тщательного сбора анамнеза, внешнего осмотра врач приступает к определению неврологического статуса с исследованием рефлексов, чувствительности, двигательной активности конечностей, вегетативных нарушений, интенсивности болевого синдрома.
Для верификации диагноза и проведения дифференциальной диагностики с другими заболеваниями возможно назначение:
- анализы: общий анализ крови, мочи, биохимическое исследование крови;
- миелография;
- исследования цереброспинальной жидкости и др.
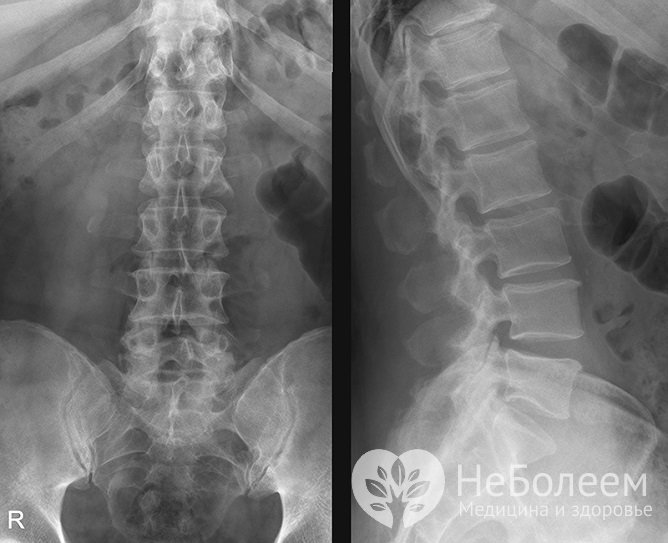 Для уточнения диагноза назначается рентген
Для уточнения диагноза назначается рентгенСреди инструментальных исследований показана рентгенография одного или нескольких отделов позвоночного столба, которая позволяет выявить остеохондроз.
Для более детального изучения назначается компьютерная томография или магнитно-резонансная томография. Эти методы позволяют визуализировать состояние межпозвоночных дисков, определить остеофиты, косвенно указывающие на костно-хрящевую структуру исследуемой области.
Электромиография – метод, позволяющий оценить прохождение нервного импульса по нервному волокну, мышечный ответ на него и локализацию блока нервного импульса.
Лечение
В основном лечение консервативное, направленное на уменьшение интенсивности болевого синдрома и восстановление нервной трофики пораженной области.
 В составе комплексного лечения применяются витамины группы В
В составе комплексного лечения применяются витамины группы ВС этой целью назначаются:
- обезболивающие препараты: диклофенак, ибупрофен, кеторолак, мелоксикам и др.; назначаются пероральные, ректальные, инъекционные лекарственные формы, в зависимости от выраженности болевого синдрома;
- местнораздражающие средства: гели, мази с согревающим компонентом, перцовые пластыри, растирания; для того чтобы узнать, какой препарат будет наиболее эффективным, необходимо проконсультироваться у врача;
- витамины группы В: витаминотерапия улучшает трофику нервной ткани, высокие дозы витамина В12 обладают обезболивающим действием.
Первоочередно необходимо обеспечить иммобилизацию поврежденного участка, рекомендован постельный режим не менее двух дней с момента начала приступа. С целью фиксации позвоночника назначается длительное ношение специального корсета или пояса.
После устранения боли в состав лечения следует включить физиотерапевтические процедуры, мануальную терапию, лечебную физкультуру. В крайних случаях, когда обычные обезболивающие препараты не помогают, назначаются новокаиновые блокады с витамином В12, гормональными препаратами или внутривенное введение седативных лекарств.
Хирургическое лечение
В некоторых случаях для того, чтобы вылечить недуг, требуется хирургическое вмешательство, которое заключается в удалении межпозвоночной грыжи.
Показания к оперативному лечению:
- непрекращающиеся сильнейшие боли в течение 3–4 месяцев терапии;
- парализующий ишиас (сдавление конского хвоста и нарушение функции тазовых органов) и др.
Осложнения
Осложнения при радикулопатиях наблюдаются редко.
В основном они обусловлены локальным сдавлением крупных вен и артерий, уменьшением кровоснабжения. Наиболее распространенные осложнения радикулита:
- ишемия и инфаркт спинного мозга;
- спинномозговой эпидурит, арахноидит (воспаление оболочек спинного мозга);
- периферический паралич конечностей;
- атрофические явления.
Прогноз и профилактика
Своевременная диагностика и полноценное лечение ведет к выздоровлению, прогноз в этом случае благоприятный. При развитии осложнений полное выздоровление обычно не наступает, так как влечет за собой нарушения двигательной или чувствительной сферы.
Профилактика заболевания направлена на тренировку мышц спины, поддержание правильной осанки во время сна и бодрствования. Не следует приобретать слишком жесткие матрацы, спать на жесткой поверхности, так как они изменяют физиологическое положение позвоночника. Рекомендовано использовать небольшие подушки, полужесткие матрацы.
При ежедневном поднятии предметов с пола не следует наклоняться, необходимо задействовать тазобедренный и коленный суставы для выполнения этой задачи, т. е. выполнять приседание. Это уменьшит нагрузку на позвоночник и перенесет ее со спины на более сильные нижние конечности.
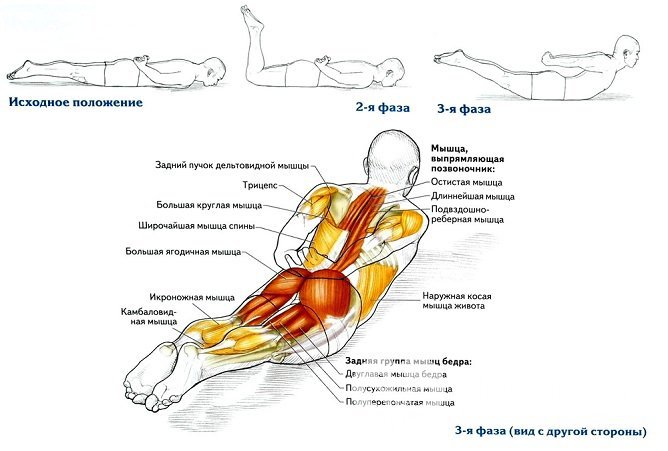
Важную роль в профилактике играет активный образ жизни, регулярные неинтенсивные занятия спортом, гимнастикой.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.