Воспользуйтесь поиском по сайту:
Ветрянка у детей: симптомы, лечение, осложнения, профилактика
Содержание статьи:
Ветрянка у детей чаще всего встречается в возрасте от 6 месяцев до 7 лет. В некоторых странах ежегодное инфицирование достигает значений рождаемости. Поэтому на протяжении жизни практически каждый человек имеет антитела к Варицеллавирусу. Активность заболевания приходится на сезон сентябрь-март (по причине более тесного контакта детей между собой в коллективах).
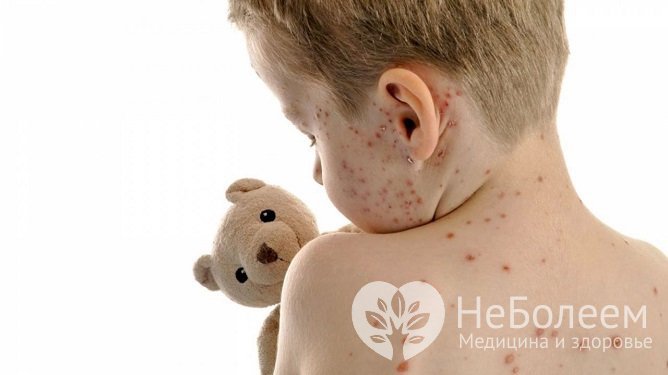 Ветрянка у детей может протекать с разной степенью выраженности симптомов
Ветрянка у детей может протекать с разной степенью выраженности симптомовВетряная оспа – острое инфекционное высокозаразное заболевание, вызываемое герпесвирусом Varicella zoster, для которого характерны пятнисто-папулезно-везикулезные высыпания. Считается наиболее распространенной инфекцией на планете.
Особенностью возбудителя является то, что после исчезновения клинических проявлений Варицеллавирус всю оставшуюся жизнь пребывает в спящем режиме в клетках нервной ткани и при активизации вызывает реинфекцию, именуемую опоясывающий герпес.
Пути передачи возбудителя ветрянки:
- капельный: попадание частичек вируса при чихании через слюну или назальный секрет от пациентов с высыпаниями на слизистых оболочках;
- контактный: во время непосредственного прикосновения к элементам сыпи или предметам одежды больного;
- вертикальный: проникновение вируса внутриутробно через плаценту к плоду.
Характеристика возбудителя
Распространителем инфекции является пациент с ветряной оспой и опоясывающим герпесом.
 Возбудитель ветрянки – вирус Varicella zoster
Возбудитель ветрянки – вирус Varicella zosterВозбудитель в окружающей среде нестойкий, гибнет под воздействием солнечного света, нагревания, ультрафиолета, легко обезвреживается при помощи дезинфицирующих средств. При этом он очень долго сохраняет жизнеспособность при низких температурах. Вне организма Варицеллавирус жизнеспособен 30 минут.
Попадая в организм, вирус проявляет тропность (способность внедряться и размножаться) к эпителию слизистой оболочки ротоглотки, коже и нервной системе, что и обуславливает специфическую клиническую картину.
Восприимчивость человека к данному вирусу превышает 95% (9 из 10 людей, контактировавших с источником вируса, заболевают ветрянкой). Дети первых 6 месяцев жизни невосприимчивы к вирусу при условии, что мать переболела или была привита от Варицеллавируса. Максимальное число заболевших припадает на возраст 2–4 года (примерно 80%).
Патогенез ветряной оспы
За период, именуемый инкубационным, Варицеллавирус, попадая на слизистую оболочку носоглотки, быстро проникает в ДНК клетки эпителия, размножается и накапливается в них. Возбудители, постепенно увеличиваясь в количестве, достигают лимфатических узлов, где происходит их активное размножение на протяжении 4–6 дней.
 Варицеллавирус проникает в организм через слизистую оболочку носоглотки
Варицеллавирус проникает в организм через слизистую оболочку носоглоткиИз лимфатических узлов Varicella zoster выбрасывается в кровь, с ее током распространяется по организму, достигая кожи и нервной системы.
Яркие клинические признаки возникают в ответ на попадание Варицеллавируса в кровь. Поражая клетки кожи, вирус вызывает расширение капилляров и появление пятен. Затем нарастает отек, образуются папулы. После отслойки эпидермиса они превращаются в везикулы (пузырьки с жидким центром).
Проникая в нервную систему, вирус вызывает дегенерацию и отмирание нейроцитов. Возбудитель ветрянки может поражать головной мозг (клинические проявления подобны энцефалиту).
Иммунная система ребенка способна справиться со всеми вирусами, кроме тех, которые проникли в клетки нервных ганглиев. Именно там инфекция может десятилетиями находиться в спящем состоянии, активизируясь под воздействием провоцирующих факторов, которые снижают общую сопротивляемость организма:
- тяжелые инфекционные заболевания;
- перегрев или переохлаждение;
- длительное пребывание на солнце;
- стрессы;
- гормональный дисбаланс;
- тяжелая патология (лейкоз, опухоли, ВИЧ);
- терапия глюкокортикостероидами, цитостатиками, иммунодепрессантами.
Как начинается ветрянка у ребенка
От момента встречи с больным ветрянкой до развития симптомов проходит от 5 до 21 дня (в основном – до 14).
Симптомы ветрянки у детей условно можно поделить на две группы:
- интоксикация;
- поражение кожи и слизистых оболочек.
Болезнь начинается внезапно с подъема температуры тела (чем выше показатель, тем тяжелей будет протекать процесс). Лихорадка может держаться 2–7 дней. Некоторые дети жалуются на слабость, снижение аппетита, сонливость.
Сыпь начинает проявляться уже в первые сутки лихорадки. Ветрянке присущ полиморфизм изменений на коже (одномоментно будут присутствовать все стадии развития сыпи).
Развитие сыпи
Стадии развития сыпи:
- Макула (пятнышко). Местное расширение кровеносных сосудов. Выглядит как красная точка, исчезает при нажатии на нее пальцем и быстро появляется вновь.
- Папула. В центре пятнышка кожа возвышается за счет отека.
- Везикула. Считается визитной карточкой ветрянки. В центре папулы появляется пузырек, наполненный прозрачной жидкостью. Он имеет круглую форму, плотный с тоненькой покрышкой, выглядит как капля росы. Со временем пузырьки теряют форму, уплощается, жидкость внутри мутнеет. Они становятся мягкими, легко разрушаются.
- Корочка. Подсыхание начинается с центра везикулы. Корочка буро-коричневого цвета, плотная, легко снимается. На ее месте со временем не остается следа при условии, что не была занесена бактериальная инфекция.
Обычно высыпания появляются под волосами на голове. Сначала возникает несколько везикул, затем начинается их массовое появление. В дальнейшем быстро поражается кожа на туловище, руках и ногах. Кроме кожи, сыпь развивается на слизистой оболочке рта, носоглотки, реже – конъюнктивы, гортани, половых органов.
Болезни присуща этапность кожных проявлений: новая порция высыпаний появляется после вызревания предыдущей (в среднем – раз в 1–2 дня). Каждая волна подсыпаний сопровождается подъемом температуры тела и интенсивным зудом.
Симптомы ветрянки у детей
В зависимости от тяжести течения болезни, могут проявляться следующие симптомы:
|
Форма течения ветрянки |
Особенности |
Возможные последствия |
|
Легкая |
Общее состояние не нарушено, температура тела нормальная, на теле присутствуют единичные элементы сыпи |
Вероятность осложнений крайне мала. Встречаются случаи повторного заболевания ветрянкой |
|
Среднетяжелая |
Лихорадка удерживается 5–7 дней в пределах 38–39 °C. Высыпания присутствуют преимущественно на коже |
Осложнения обычно отсутствуют |
|
Тяжелая |
Выраженная интоксикация, лихорадка удерживается более 1 недели. Обильная сыпь на коже и слизистых оболочках |
Часто осложняется присоединением вторичной инфекции, пневмонией, энцефалитом |
|
Геморрагическая |
На фоне тяжелого протекания ветрянки внутри везикул находится кровянистое содержимое |
Часто присоединяются кровоизлияния на коже и слизистых оболочках, кровотечения из носа, матки, желудочно-кишечного тракта |
|
Буллезная |
На фоне обычной сыпи появляются крупные вялые пузыри с гнойным содержимым |
Присоединение бактериальной инфекции, сепсис |
|
Генерализованная |
Крайне тяжелое течение с поражением легких, печени, селезенки, поджелудочной железы |
Образование рубцов на коже. Летальность превышает 20% |
Тяжелые формы ветрянки преимущественно развиваются у детей с сопутствующей патологией:
- рак крови;
- злокачественные новообразования;
- туберкулез;
- прием цитостатиков, иммунодепрессантов;
- продолжительная гормонотерапия;
- врожденный иммунодефицит.
Диагностика ветряной оспы
У доктора не возникает трудностей с определением диагноза. Педиатр еще по данным опроса и осмотра понимает, в чем дело. Варицеллавирус имеет яркую клиническую симптоматику, характерную стадийность течения и сыпь.
В клиническом анализе крови во время заболевания наблюдается лейкопения (сниженное количество лейкоцитов) и лимфоцитоз (повышенное содержание лимфоцитов) – типичные признаки любого вирусного заболевания.
В спорных случаях определять инфицирование Varicella zoster поможет:
- анализ крови на наличие иммуноглобулинов (IgA, IgM, IgG) к вирусу ветрянки;
- выделение ДНК вируса из элементов сыпи или спинномозговой жидкости методом ПЦР (полимеразной цепной реакции).
Читайте также:9 инфекций, укрощенных вакцинами
Лечение ветрянки у детей
Дети со здоровой иммунной системой и нетяжелым течением ветрянки лечатся в домашних условиях. Таким пациентам целесообразно назначать только симптоматическую терапию – препараты от лихорадки и зуда.
 При тяжелом течении болезни назначается Ацикловир
При тяжелом течении болезни назначается АцикловирЭтиотропным (способным уничтожить возбудителя) препаратом для лечения ветряной оспы является Ацикловир.
Показания к назначению Ацикловира:
- больные ветрянкой старше 12 лет;
- наличие злокачественных новообразований;
- пациенты, которым был пересажен косный мозг и др. органы;
- больные, находящиеся на длительной терапии глюкокортикостероидами;
- люди с иммунодефицитом;
- дети с врожденной инфекцией Varicella Zoster;
- осложнения ветрянки;
- тяжелое течение ветрянки.
Дозу Ацикловира определяют исходя из массы тела. Начать прием препарата необходимо как можно раньше (оптимально – в первые сутки болезни). Длительность лечения – до 48 часов с момента последних подсыпаний.
 Для местного лечения применяются средства с антисептическим и противозудным действием, например Циндол
Для местного лечения применяются средства с антисептическим и противозудным действием, например ЦиндолДля местного лечения зуда используются:
- Каламин лосьон;
- Хлорфенамин;
- Циндол;
- Поксклин.
Профилактика вторичной бактериальной инфекции
Профилактика вторичной бактериальной инфекции включает:
- максимальное сохранение целостности везикул;
- ежедневная замена нательного и постельного белья;
- закрашивание высыпаний анилиновыми красителями (перманганатом калия, зеленкой, фукорцином).
Обработка сыпи красителями также помогает следить за стадийностью высыпаний и определить день, когда сыпь больше не появляется.
Осложнения ветряной оспы у детей
Частота осложнений при ветряной оспе у предварительно здоровых пациентов колеблется от 5 до 25% (у детей с иммунодефицитом – до 50%). Малыши, в отличие от взрослых, переносят заболевание в более легкой форме.
Первое место по распространенности занимает присоединение вторичной бактериальной инфекции:
- пиодермия;
- стоматит;
- абсцесс кожи;
- лимфаденит;
- гастроэнтерит;
- бронхит;
- вирусная пневмония;
- средний отит;
- конъюнктивит;
- инфекция мочевыводящих путей;
- сепсис;
- бактериальный менингит.
Главные возбудители гнойных осложнений – стрептококк и стафилококк.
На втором месте по распространенности – поражение Варицеллавирусом нервной системы:
- фебрильные судороги;
- острая мозжечковая атаксия;
- менингит;
- энцефалит;
- васкулит.
Ветряночный энцефалит
Это наиболее частое неврологическое осложнение ветряной оспы. Признаки вовлечения в процесс проявляются на 5–10 сутки от подъема температуры тела, чаще у мальчиков дошкольного возраста.
 В некоторых случаях развиваются неврологические осложнения
В некоторых случаях развиваются неврологические осложненияНа фоне высокой температуры у ребенка может появляться:
- устойчивая, нарастающая головная боль;
- увеличение продолжительности сна;
- вялость или психомоторное возбуждение;
- головокружение;
- нарушение координации движений.
В тяжелых случаях развиваются эпилептические припадки, синдром Гийена – Барре, кома.
Последствия энцефалита:
- отставание в умственном развитии;
- инсульт;
- гемипарезы;
- парез зрительного или лицевого нервов;
- гипоталамический синдром.
Редкие осложнения ветрянки
К числу редких осложнений ветрянки относятся:
- тромбоцитопения: с кровотечением из носа, желудка, кишечника, кровью в моче, кровоизлияниями в кожу;
- ветряночный круп: отек гортани, пораженной сыпью, который вызывает дыхательную недостаточность;
- поражение печени: обусловлено размножением вируса внутри гепатоцитов;
- нефрит: поражение почек, которое сопровождается гипертонией, отеками и наличием крови в моче.
Профилактика ветряной оспы
Ребенок, больной ветрянкой, остается опасен для окружающих сроком до пятого дня после подсыпания последней порции везикул.
 Эффективной профилактикой ветрянки является вакцинация
Эффективной профилактикой ветрянки является вакцинацияДетям из группы риска, контактировавшим с больными ветряной оспой, показано проведение экстренной иммунопрофилактики. Для этого используют специфический иммуноглобулин, который вводят внутримышечно в течение 72 часов с момента контакта.
На сегодняшний день в клиниках есть живая вакцина от ветряной оспы. Эту прививку введено в календарь вакцинации как рекомендованную. Она показана детям старше одного года, не болевшим ветрянкой. Вводится две дозы внутримышечно с перерывом 6–8 недель. Иммунитет пожизненный.
По мнению доктора Комаровского, родители должны знать, как начинается ветрянка. Им нужно изучить фото, прочитать пояснение, откуда может появиться сыпь и описание этапов ее развития. Важно узнать у педиатра, как распознавать болезнь и лечить ребенка, не допустив вторичного инфицирования и распространения болезни.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.