Воспользуйтесь поиском по сайту:
Бронхопневмония
Содержание статьи:
Бронхопневмония – это острое инфекционно-воспалительное заболевание легких с вовлечением всех структурных элементов и обязательным поражением альвеол, развитием в них воспалительной экссудации (с выходом жидкой части плазмы крови из кровеносного русла в окружающие ткани, «пропитыванием»).
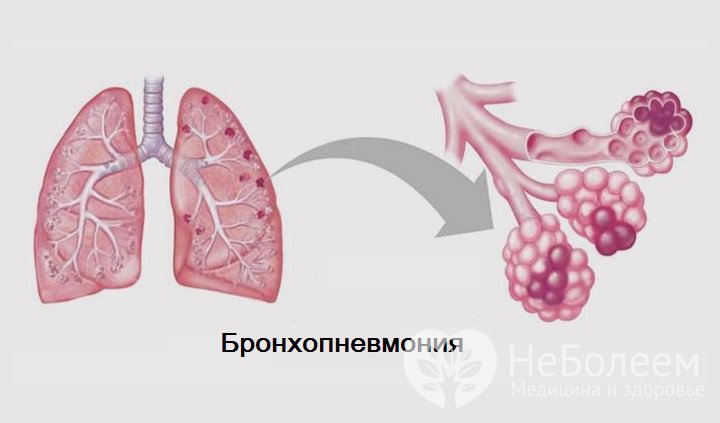 Воспаление стенок бронхиол при бронхопневмонии
Воспаление стенок бронхиол при бронхопневмонииБронхопневмония – разновидность пневмонии, при которой поражаются не только ткани легкого, но и прилежащие структурные элементы бронхиального дерева. Воспалительный процесс в данном случае носит очаговый характер: он распространен в пределах сегмента, дольки или ацинуса.
Бронхопневмония не связана с конкретным типом возбудителя; при прогрессировании может трансформироваться в долевую пневмонию. В виде самостоятельного заболевания она встречается у детей и пожилых пациентов, в зрелом возрасте чаще всего становится осложнением прочих заболеваний.
В структуре причин смертности пневмония занимает 4-е место после сердечно-сосудистых, онкологических заболеваний и травм.
Основным мероприятием профилактики бронхопневмонии является своевременное лечение острых респираторных заболеваний.
Синоним: очаговая пневмония.
Причины и факторы риска
Наиболее частые возбудители внебольничных (возникших в бытовых условиях) бронхопневмоний:
- пневмококки (Streptococcus pneumoniae) – лидируют в рейтинге возбудителей, на их долю приходится от 70 до 90% всех случаев;
- гемофильная палочка (Haemophilus influenzae);
- микоплазма (Mycoplasma pneumoniae), 20–30% пациентов моложе 35 лет инфицируются данным возбудителем;
- хламидия (Chlamydia pneumoniae);
- легионелла (Legionella pneumophila);
- моракселла [Moraxella (Branhamella) Сatarralis];
- клебсиелла, палочка Фридлендера (Klebsiella pneumoniae);
- кишечная палочка (Escherichia coli);
- золотистый стафилококк (Staphylococcus aureus);
- гемолитический стрептококк (Streptococcus Нaemoliticus).
 Наиболее частая причина бронхопневмонии- поражение инфекциями
Наиболее частая причина бронхопневмонии- поражение инфекциямиЕсли пневмония развивается в течение 48–72 часов после госпитализации пациента в стационар (так называемая госпитальная пневмония), основными возбудителями чаще являются:
- золотистый стафилококк (Staphylococcus aureus);
- синегнойная палочка (Pseudomonas aeruginosa);
- кишечная палочка (Escherichia coli);
- клебсиелла, палочка Фридлендера (Klebsiella pneumoniae);
- протеи (Proteus mirabilis) и прочие грамотрицательные микроорганизмы.
Помимо бактерий, причиной бронхопневмонии могут стать некоторые вирусы: вирусы гриппа, парагриппа, аденовирус, респираторно-синцитиальные и риновирусы, некоторые энтеровирусы (Коксаки, ECHO) и др.
Характерный признак бронхопневмонии – полиэтиологичность, то есть совокупность нескольких причинных факторов.
Факторы риска развития бронхопневмонии:
- длительный стаж курения;
- пожилой и детский возраст (особенно от 3 до 9 месяцев);
- вторичные иммунодефицитные состояния;
- злоупотребление алкоголем;
- сердечная недостаточность с застойными явлениями в малом круге кровообращения;
- терапия иммунодепрессантами;
- хроническая патология бронхолегочной зоны;
- профессиональные вредности;
- неблагоприятная экологическая обстановка;
- пороки развития респираторной системы;
- длительный постельный режим;
- состояние после оперативного вмешательства;
- хронические воспалительные процессы ЛОР-органов.
После проникновения патогенных микроорганизмов в мельчайшие структуры бронхиального дерева и легочной ткани происходит нарушение местной иммунной защиты, позволяющее возбудителям провоцировать воспалительные изменения. На фоне воспаления в тканях бронхов и легких страдает микроциркуляция, что приводит к развитию ишемии; активируются процессы перекисного окисления липидов, происходит местная сенсибилизация.
Формы заболевания
В зависимости от условий развития заболевания различают следующие его формы:
- внебольничная (домашняя, амбулаторная);
- госпитальная (нозокомиальная);
- пневмония на фоне иммунодефицита.
В некоторых классификациях предлагается отдельно рассматривать бронхопневмонии, связанные с медицинским вмешательством.
В виде самостоятельного заболевания бронхопневмония встречается у детей и пожилых пациентов, в зрелом возрасте чаще всего становится осложнением прочих заболеваний.
По этиологическому фактору выделяют:
- бактериальные бронхопневмонии;
- вирусные;
- атипичные.
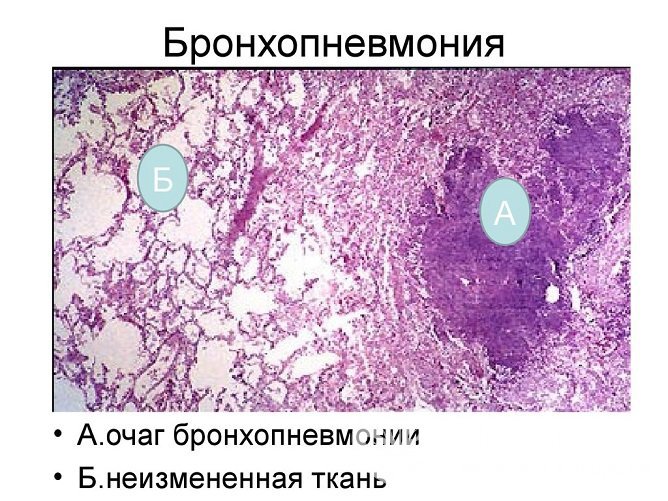 Очаг бронхопневмонии
Очаг бронхопневмонииПо степени тяжести бронхопневмонии делятся таким образом:
- легкие – невыраженные симптомы интоксикации, температура тела субфебрильная, легочная инфильтрация в пределах одного сегмента, отсутствуют дыхательная недостаточность и нарушения гемодинамики;
- средней тяжести – умеренно выраженные симптомы интоксикации, повышение температуры тела до 38 °С, легочный инфильтрат в пределах 1-2 сегментов, ЧДД (частота дыхательных движений) – до 22 в минуту, ЧСС (частота сердечных сокращений) – до 100 уд./мин, осложнения отсутствуют;
- тяжелые – выраженные симптомы интоксикации, температура тела выше 38 °С, дыхательная недостаточность II (III) степени, нарушения гемодинамики (АД менее 90/60 мм рт. ст., ЧСС – более 100 уд./мин, потребность в вазопрессорах), лейкопения менее 4 х 109/л или лейкоцитоз 20 х 109/л с количеством незрелых нейтрофилов более 10%, многодолевая, двусторонняя пневмоническая инфильтрация, быстрое прогрессирование процесса (увеличение зоны инфильтрации на 50% и более за 48 часов наблюдения, плевральный выпот, абсцедирование, азот мочевины > 10,7 ммоль/л, ДВС-синдром, сепсис, недостаточность других органов и систем, нарушения сознания, обострение сопутствующих заболеваний).
Симптомы
В редких случаях заболевание развивается остро, но преимущественно как осложнение острых респираторных (в том числе вирусных) инфекций или острого трахеобронхита.
Основные симптомы:
- кашель со слизисто-гнойной мокротой (зачастую начинается с покашливания, которое переходит в сухой непродуктивный кашель, мокрота появляется, как правило, на вторые-третьи сутки заболевания);
- повышение температуры тела (чаще до субфебрильных цифр, в редких случаях – до 38,5-39,5 °С);
- боль и заложенность в грудной клетке, усиливающиеся при глубоком дыхании, кашле (наблюдаются лишь при близком расположении очага воспаления к плевре);
- одышка (до 25–40 дыхательных движений в минуту) – необязательный признак, чаще беспокоит детей и пациентов пожилого возраста;
- интоксикационные симптомы (головная боль, головокружение, апатия, слабость, вялость, быстрая утомляемость, снижение или отсутствие аппетита, сонливость).
 Кашель, повышение температуры, одышка – основные симптомы бронхопневмонии
Кашель, повышение температуры, одышка – основные симптомы бронхопневмонииУ пациентов старшего возраста и детей, ослабленных, больных с иммунодефицитными состояниями либо длительно протекающими хроническими заболеваниями клиническая картина может носить смазанный характер (без высокой лихорадки, интенсивного кашля и одышки) или, напротив, отличаться бурной стремительной симптоматикой.
Бронхопневмония может осложниться легочными и внелегочными патологическими состояниями.
Читайте также:13 причин субфебрильной температуры
Диагностика
Диагностические мероприятия при подозрении на бронхопневмонию:
- общий анализ крови (выявляются лейкоцитоз с нейтрофильным сдвигом влево, ускорение СОЭ);
- биохимический анализ крови (на маркеры острого воспаления);
- исследование мокроты;
- исследование газового состава крови;
- аускультация (устанавливаются жесткое дыхание, мелкопузырчатые влажные хрипы, которые могут исчезнуть после кашля или глубокого дыхания, изредка определяется крепитация);
- рентгенологическое исследование в прямой и боковой проекциях [наблюдаются умеренное усиление легочного рисунка (может отсутствовать при незначительном воспалении) и появление нечетких неоднородных инфильтративных теней];
- компьютерная томография (показана при прикорневом процессе, выраженной бронхиальной обструкции, дифференциальной диагностике с туберкулезом и новообразованиями легких).
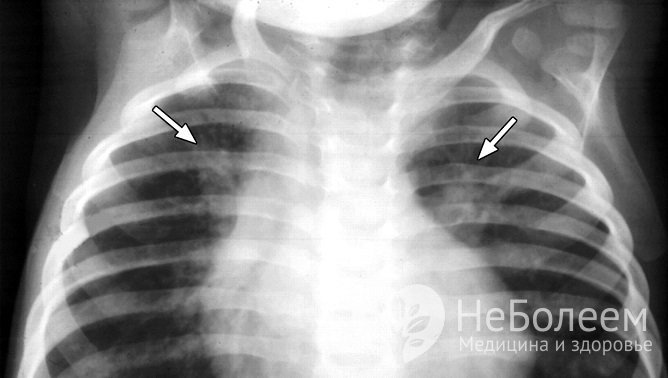 Бронхопневмония на рентгеновском снимке
Бронхопневмония на рентгеновском снимкеПо показаниям выполняется полипозиционная рентгеноскопия. Контрольное рентгенографическое исследование проводится не ранее чем через 2-3 недели при неосложненной форме бронхопневмонии.
Лечение
Лечение бронхопневмонии комплексное:
- лечебно-охранительный режим (госпитализация либо амбулаторное лечение – в зависимости от степени тяжести, постельный режим, ограничение физической активности);
- лечебное питание (диета №10 или 15) с большим количеством витаминизированного питья;
- этиотропное лечение (антибактериальные, противовирусные, противомикробные препараты);
- патогенетическое лечение, включающее препараты для восстановления дренажной функции бронхов (муколитики и отхаркивающие средства), бронхолитики, селективные бета-2-адреномиметики, иммуномодулирующая терапия, антиоксидантные средства;
- дезинтоксикационные средства;
- симптоматическое лечение (противокашлевые, обезболивающие, противовоспалительные, жаропонижающие средства);
- физиотерапия, ЛФК, массаж, дыхательная гимнастика на стадии реконвалесценции;
- санаторно-курортное лечение, реабилитация и диспансеризация больных.
 В составе комплексного лечения показаны отхаркивающие средства, облегчающие выведение мокроты
В составе комплексного лечения показаны отхаркивающие средства, облегчающие выведение мокротыПри адекватной комплексной терапии бронхопневмония имеет благоприятный прогноз.
Возможные осложнения и последствия
Бронхопневмония может осложниться легочными и внелегочными патологическими состояниями.
Легочные осложнения:
- парапневмонический плеврит;
- эмпиема плевры;
- абсцесс легких;
- гангрена легких;
- синдром бронхиальной обструкции;
- острая дыхательная недостаточность.
Внелегочные осложнения:
- острое легочное сердце;
- инфекционно-токсический шок;
- неспецифический миокардит, эндокардит;
- менингит;
- менингоэнцефалит;
- ДВС-синдром;
- психозы;
- анемия;
- острый гломерулонефрит;
- токсический гепатит.
Прогноз
При адекватной комплексной терапии бронхопневмония имеет благоприятный прогноз. Благоприятность прогноза снижается при тяжелом течении заболевания, тяжелой сопутствующей патологии, у иммунокомпрометированных пациентов, пожилых, ослабленных больных, детей младшего возраста.
В структуре причин смертности пневмония занимает 4-е место после сердечно-сосудистых, онкологических заболеваний и травм.
Профилактика
Основным мероприятием профилактики является своевременное лечение острых респираторных заболеваний.
Прочие профилактические рекомендации:
- отказ от курения;
- проведение вакцинации от гриппа;
- укрепление иммунной системы;
- соблюдение правил личной гигиены (что особенно актуально в период массового распространения ОРВИ).
Видео с YouTube по теме статьи:
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.