Воспользуйтесь поиском по сайту:
Атопический дерматит у детей
Содержание статьи:
Атопический дерматит у детей – это генетически обусловленное хроническое аллергическое воспаление кожных покровов, для которого характерен интенсивный зуд, сопровождающийся высыпаниями, специфичными для отдельных возрастных периодов.
 Роль пускового фактора развития атопического дерматита у детей часто играют пищевые аллергены
Роль пускового фактора развития атопического дерматита у детей часто играют пищевые аллергеныАтопический дерматит у детей – заболевание, крайне распространенное в педиатрической практике (по данным глобального международного исследования на его долю приходится каждый пятый случай аллергодерматозов), встречается на всех континентах, у представителей всех рас.
В настоящее время фиксируется устойчивая тенденция к нарастанию заболеваемости (достоверно подтверждается как минимум двукратное ее увеличение на протяжении последних 30 лет), в Европе число детей с данным диагнозом составляет 15,6%, в США носителями заболевания являются 17,2%, в Японии – 24%, в России – 30-35% детей. Девочки болеют чаще.
Высокую встречаемость атопического дерматита у детей в последние годы исследователи связывают с неблагоприятной экологической обстановкой, распространением искусственного вскармливания, массовой вакцинацией, нерациональным питанием с большой долей рафинированных продуктов и наличием вредных привычек у родителей, хотя достоверные причины неизвестны.
Помимо большей частоты встречаемости в последние годы отмечается утяжеление проявлений атопического дерматита у детей:
- более обширная площадь поражения кожных покровов;
- увеличение в структуре заболеваемости форм с тяжелым течением;
- увеличение доли атопических дерматитов, осложняющихся присоединением вторичной инфекции;
- омоложение заболевания (практически в половине случаев болезненные проявления атопического дерматита у детей дебютируют на первом месяце жизни).
В середине 90-х годов прошлого столетия однозначно была доказана роль иммунных механизмов в формировании заболевания (высокая готовность организма к аллергическим реакциям). Тогда предложенным термином «атопический дерматит» были объединены следующие разрозненные нозологии: нейродермит, эндогенная экзема, экссудативный экзематоид, астма-экзема, конституциональная экзема, экссудативный диатез, аллергический диатез, детская экзема, истинная экзема, пеленочный дерматит.
Атопический дерматит у детей представляет серьезную медико-социальную проблему как для самого ребенка, так и для членов семьи, поскольку существенно снижает качество жизни и ухудшает социальную активность, чему способствуют косметические несовершенства, дискомфорт от зуда, возможность инфицирования повреждений кожных покровов и т. п.
В исследованиях последних лет доказано, что атопический дерматит у детей является первым проявлением так называемого аллергического (атопического) марша – поступательного процесса, для которого характерно прогрессирующее развитие аллергических симптомов (конъюнктивита, поллиноза, крапивницы, ринита, бронхиальной астмы, пищевой аллергии).
Причины атопического дерматита у детей и факторы риска его развития
Генетическая предрасположенность к развитию атопического дерматита у детей подтверждена более чем в 80% случаев (по другим данным – более 90%). Если у обоих родителей отмечаются признаки атопии, риск рождения ребенка с соответствующим заболеванием повышается практически в 5 раз и составляет 60–80%, если же носителем заболевания является один из родителей, риск наследственной передачи атопического дерматита составляет от 30 до 50%.
 В большинстве случаев атопический дерматит обусловлен наследственной предрасположенностью
В большинстве случаев атопический дерматит обусловлен наследственной предрасположенностьюПоследние исследования в области аллергологии и дерматологии определили 3 основных генетически обусловленных фактора, предопределяющих развитие атопического дерматита у детей:
- предрасположенность к аллергическим реакциям;
- нарушение функционирования эпидермального барьера;
- цепь патологических реакций иммунной системы, провоцирующих аллергические изменения кожных покровов.
Врожденная склонность к атопическим дерматитам у детей объясняется следующими причинами:
- повреждение генетического контроля образования цитокинов (в большей степени ИЛ-4, ИЛ-17);
- увеличение синтеза иммуноглобулина Е;
- своеобразие реагирования на воздействие аллергенов;
- реакции повышенной чувствительности на воздействие аллергенов.
На настоящий момент известно более 20 генов (SELP, GRMP, SPINK5, LEKTI, PLA2G7 и другие, локусы 1q23-q25, 13q14.1, 11q12-q13, 6p21.2-p12, 5q33.2, 5q32), условно разделенных на 4 основных класса, при мутациях в которых высока вероятность развития атопического дерматита у детей:
- Гены, наличие которых повышает риск развития заболевания в связи с увеличением общего иммуноглобулина Е.
- Гены, отвечающие за IgE-реагирование.
- Гены, обусловливающие повышенную реакцию кожных покровов на раздражители, не связанные с атопией.
- Гены, участвующие в реализации воспаления с участием интерлейкинов, без связи с иммуноглобулином Е.
Помимо особенностей иммунного реагирования, наследственно предопределены и местные механизмы формирования атопического дерматита у детей:
- массивное скопление в кожных покровах клеток Лангерганса (внутриэпидермальные макрофаги) и эозинофилов, длительное время устойчивых к апоптозу;
- большее количество рецепторов к иммуноглобулинам Е на мембранах данных клеток по сравнению со здоровыми детьми;
- недостаточная продукция церамидов, являющихся важнейшим компонентом клеточных стенок;
- избыточная чувствительная иннервации кожных покровов;
- нарушение проницаемости кожного барьера.
Основным фактором, определяющим неполноценность функционирования кожного барьера у детей с атопическим дерматитом, являются мутации в гене, кодирующем белок флаггрин (FLG), основной гидрофильный белок эпидермального слоя. Данный протеин концентрируется в клетках кожи и выполняет защитную барьерную функцию, не допуская проникновения через эпидермис агрессивных веществ извне. При наличии дефектных генов, отвечающих за кодировку флаггрина, страдает механическая защитная функция кожных покровов, что обуславливает прохождение через них различных аллергенов, с сопутствующим развитием аллергического воспаления кожи.
Наиболее грозным осложнением атопического дерматита является инфицирование расчесов и мокнутий (присоединение бактериальной, вирусной или грибковой инфекции).
Помимо снижения эффективности физической защиты, дефекты гена флаггрина ведут к увеличению чрескожной потери эндогенной воды и повреждению клеток эпидермиса, ответственных за синтез кератина, что является причиной изменения состояния кожных покровов у детей с атопическим дерматитом.
В последних исследования подтвержден также генетически обусловленный дефект синтеза антимикробных пептидов в структурах кожных покровов, необходимых для полноценной противовирусной, противогрибковой и антибактериальной защиты.
Несмотря на наличие дефектных генов, мутации которых могут привести к развитию заболевания, атопический дерматит у детей развивается не в 100% случаев. Для реализации генетической предрасположенности к атопическому дерматиту необходимо воздействие определенных факторов внешней и внутренней сред, основными из которых являются:
- неблагоприятно протекающая беременность, роды, послеродовой период;
- некорректное пищевое поведение матери во время беременности и в период грудного вскармливания: употребление продуктов, богатых антигенами, к которым относятся, например, цитрусовые, клубника, шоколад, красные сорта рыбы, этанолсодержащие напитки, яичный белок, орехи и т. д. (провоцирует манифестацию атопического дерматита более чем в половине случаев);
- позднее прикладывание к груди или отказ от грудного вскармливания с первых дней;
- использование неадаптированных смесей для искусственного вскармливания;
- введение в рацион ребенка запрещенных (или не рекомендованных для его возраста) продуктов питания;
- заболевания органов ЖКТ;
- дисбактериоз кишечной флоры (дефицит лакто- и бифидобактерий, наряду с избыточным ростом популяций золотистого стафилококка, кишечной палочки, грибов рода Candida и пр.), создающий условие для проникновения через эпителий кишечника пищевых аллергенов (определяется приблизительно у 9 из 10 детей с атопическим дерматитом);
- вегетативная дисфункция;
- высокая антигенная нагрузка;
- неблагоприятная экологическая обстановка;
- наличие у ребенка очагов хронической инфекции (способствует развитию бактериальной сенсибилизации).
Пищевыми аллергенами, наиболее часто провоцирующими запуск патологических иммунохимических реакций и выполняющими роль пускового фактора для развития атопического дерматита у детей, чаще являются следующие:
- белки коровьего молока (86%);
- куриное яйцо (82%);
- рыба (63%);
- злаковые культуры (45%);
- овощи и фрукты оранжевой и красной окраски (43%);
- арахис (38%);
- белки сои (26%).
 Неправильное питание матери при грудном вскармливании является предрасполагающим фактором к атопическому дерматиту
Неправильное питание матери при грудном вскармливании является предрасполагающим фактором к атопическому дерматитуЗначимость пищевой аллергии как причины атопического дерматита у детей с возрастом значительно снижается, но параллельно увеличивается значимость ингаляционных аллергенов: бытовых (38%), эпидермальных (35%) и пыльцевых (32%).
Формы заболевания
В зависимости от морфологической картины атопического дерматита у детей выделяют следующие его формы:
- экссудативная – покраснение различной степени выраженности и отечность кожных покровов, множественные зудящие высыпания (чаще симметричные) в виде папул, везикул на фоне мокнутия, трансформирующиеся в эрозии, покрывающиеся в процессе заживления корочками;
- эритематозно-сквамозная – папулезная сыпь, сопровождающаяся выраженным зудом, образование множественных расчесов на фоне сухой кожи;
- лихеноидная – преобладают утолщение и усиление кожного рисунка, умеренная инфильтрация, сухость;
- пруригоподобная – множественные изолированные плотные папулы, увенчанные мелким пузырьками, на фоне усиленного кожного рисунка, чаще изменения отмечаются в проекции естественных складок и сгибов.
В соответствии со степенью тяжести атопический дерматит у детей подразделяют на легкий, среднетяжелый и тяжелый.
При легком атопическом дерматите отмечается локальное поражение кожи (не превышающее 5% от общей площади), неинтенсивный зуд, не влияющий на сон ребенка, слабовыраженные кожные проявления (незначительное покраснение, пастозность, единичные папулы и везикулы), обострения не чаще двух раз в год.
Среднетяжелая форма заболевания характеризуется распространенным поражением кожи, довольно интенсивным зудом, отрицательно влияющим на качество жизни пациента, выраженными воспалительными изменениями кожи, увеличение регионарных лимфатических узлов, обострения развиваются 3-4 раза в год.
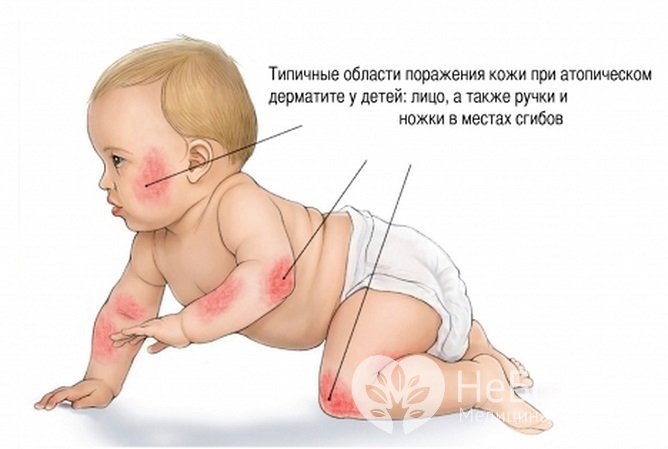 Распространенные области поражения при атопическом дерматите
Распространенные области поражения при атопическом дерматитеДля тяжелой формы характерно вовлечение в воспалительный процесс более 50% кожных покровов, интенсивный, изнуряющий, резко нарушающий качество жизни зуд, интенсивное покраснение и отечность мягких тканей, множественные расчесы, трещины, эрозии, вовлечение в патологический процесс всех групп лимфоузлов, непрерывно рецидивирующее течение.
Периоды заболевания:
- острый;
- подострый;
- ремиссия (полная или неполная).
По распространенности процесса:
- ограниченный атопический дерматит– в воспалительный процесс вовлечено менее 5% площади кожных покровов;
- распространенный – поражено не более 50% кожи;
- диффузный – в воспалительный процесс вовлекается более 50% площади кожи.
Стадии
В зависимости от возраста атопический дерматит у детей проходит несколько стадий, для которых характерна специфическая морфологическая картина:
- младенческая стадия – длится от рождения до 2 лет и проявляется острым мокнущим воспалением кожи лица (лоб, щеки, иногда – шея), волосистой части головы, наружной поверхности голеней и ягодиц;
- детская стадия – длится с 2 до 13 лет, преобладают явления лихенификации, типичное расположение воспалительных изменений – кожные складки и сгибы, более чем у половины детей наблюдается вовлечение в воспалительный процесс мягких тканей лица (так называемое атопическое лицо), высыпания в этом периоде локализуются в области сгибательных поверхностей конечностей, локтевых и подколенных ямках;
- подростково-взрослая стадия – отмечается резко усиленный кожный рисунок, утолщение кожи, ее сухость и шелушение, типичными местами расположения воспалительных изменений являются кожа лица, верхней части туловища, разгибательные поверхности конечностей.
Симптомы атопического дерматита у детей
Основные симптомы атопического дерматита у детей:
- гиперемия и отечность кожных покровов;
- полиморфные кожные высыпания (папулы, везикулы), как правило, имеющие симметричный характер, единичные или склонные к слиянию;
- усиление и утолщение кожного рисунка;
- мокнутие кожных покровов;
- эрозирование воспаленной поверхности;
- экскориации (следы расчесов);
- появление корочек на поверхности пузырьков в процессе заживления кожных дефектов;
- сухость кожных покровов, шелушения, растрескивания;
- кожный зуд разной выраженности (от незначительного до мучительного, нарушающего сон и значительно ухудшающего качество жизни пациента), в зависимости от степени тяжести атопического дерматита;
- возможно появление очагов депигментации на месте воспалительных изменений после их разрешения.
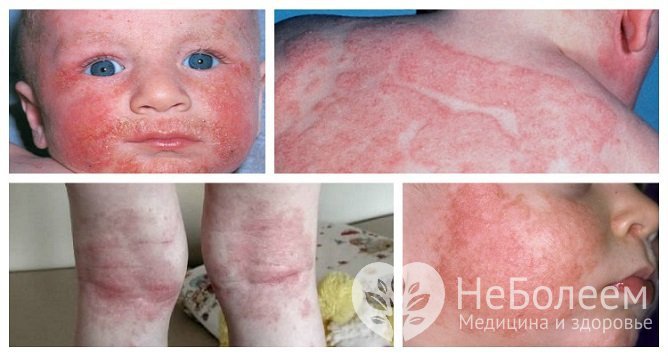 Внешние проявления атопического дерматита у детей
Внешние проявления атопического дерматита у детейИнтенсивность болезненных проявлений уменьшается по мере стихания воспалительного процесса в подостром периоде. При неполной ремиссии сохраняются минимальные проявления в виде очагов шелушения, сухости, незначительных следов расчесов. В период устойчивой ремиссии могут определяться остаточные явления в виде шелушений, сухости и очагов гипер- или депигментации в местах воспалительных изменений кожи.
Читайте также:Последствия искусственного вскармливания для здоровья ребенка
Диагностика
В большинстве случаев атопический дерматит у детей устанавливается на основании характерной клинической картины и наследственного аллергоанамнеза, поскольку не существует методов лабораторной или инструментальной диагностики, однозначно подтверждающих или опровергающих наличие заболевания.
В 1980 году J. M. Hanifin и G. Rajka были предложены критерии диагностики атопического дерматита у детей (4 главных и более 20 дополнительных). Для достоверного подтверждения диагноза необходимо было наличие как минимум 3 критериев из обеих групп, в середине 90-х годов прошлого столетия критерии были пересмотрены по причине громоздкости, но даже в измененном виде не нашли широкого применения в педиатрической практике.
Атопический дерматит у детей – заболевание, крайне распространенное в педиатрической практике, оно встречается на всех континентах, у представителей всех рас.
В 2007 г. в Великобритании был разработан Согласительный документ «Атопическая экзема у детей», в котором предлагается подтверждать наличие атопического дерматита у детей при наличии кожного зуда в сочетании с тремя или более признаками из числа следующих:
- наличие дерматита в области сгибательной поверхности конечностей, вовлекающего складки кожи (локтевые или подколенные сгибы) или наличие дерматита на щеках и/или на разгибательных поверхностях конечностей у детей до 18 месяцев;
- наличие дерматита в анамнезе;
- распространенная сухость кожи в течение последнего года;
- наличие бронхиальной астмы или аллергического ринита (или наличие атопических заболеваний у родственников первой линии родства);
- манифестация дерматита до двух лет.
Большое значение в диагностике атопического дерматита у детей играют следующие признаки: отягощенная наследственность по аллергическим заболеваниям, признаки, указывающие на связь обострения дерматита с неинфекционными аллергенами (пищевыми, эпидермальными, пыльцевыми) и положительный эффект от устранения контакта с предполагаемым аллергеном.
Лабораторные методы исследования, применяемые в диагностике атопического дерматита у детей:
- исследование уровня общего и аллергенспецифичных иммуноглобулинов Е (полученные данные оцениваются с осторожностью по причине большого числа ложноположительных и ложноотрицательных результатов у детей до 3 лет);
- определение антител класса Е к золотистому стафилококку и его экзотоксинам, грибам (выявление возможной бактериальной сенсибилизации);
- открытый пищевой провокационный тест;
- постановка кожных проб (тест уколом, кожно-скарификационные тесты, аппликационные тесты).
Лечение атопического дерматита у детей
Лечение атопического дерматита у детей должно включать мероприятия по следующим направлениям:
- устранение провокаторов (как аллергенных, так и неаллергенных), вызывающих обострение заболевания;
- местная наружная терапия;
- системная терапия, которая применяется в случае неэффективности элиминационных мероприятий и применения наружных средств или при присоединении инфекционных осложнений (инфицирование воспаленной поверхности).
У детей до 12 месяцев манифестация атопического дерматита в подавляющем большинстве случаев провоцируется попаданием в организм пищевых аллергенов, у детей старшего возраста подобная связь отчетливо не прослеживается.
Элиминационные мероприятия необходимо проводить в отношении не только пищевых, но и бытовых, и пыльцевых аллергенов. Устранение контакта ребенка с атопическим дерматитом с домашними животными, шерстяными, меховыми или пуховыми изделиями может существенно уменьшить клинические проявления заболевания и снизить его тяжесть. Создание гипоаллергенного окружения и рациона – необходимые условия успешного лечения атопического дерматита у детей.
Средства, используемые для местной терапии атопического дерматита у детей:
- гормональные (глюкокортикостероидные) препараты, обладающие минимальным спектром противопоказаний и отсутствием системных эффектов наряду с мощным противовоспалительным действием (метилпреднизолона ацепонат, алклометазона дипропионат, мометазона фуроат);
- ингибиторы кальциневрина;
- нестероидные противовоспалительные препараты;
- при инфицировании воспаленной поверхности используют комбинированные препараты, содержащие, помимо местных глюкокортикостероидов, антибактериальные и противогрибковые компоненты;
- корнеотерапия [восстановление целостности кожных покровов при помощи питательных и увлажняющих средств (эмольянтов), направленное на насыщение водой и питание эпидермиса];
- антигистаминные препараты.
Системное лечение атопического дерматита у детей:
- антигистаминные средства;
- стабилизаторы мембран тучных клеток;
- глюкокортикостероидные средства;
- антибактериальные препараты (при присоединении бактериальной инфекции);
- коррекция сопутствующей патологии (лечение заболеваний органов ЖКТ, прием метаболических препаратов и антиоксидантная терапия, нормализация функционального состояния нервной системы, санация очагов хронической инфекции);
- пре- и пробиотики;
- энтеросорбенты;
- иммуномодуляторы;
- иммуносупрессанты.
Генетическая предрасположенность к развитию атопического дерматита у детей подтверждена более чем в 80% случаев (по другим данным – более 90%).
Помимо медикаментозной терапии в комплексном лечении атопического дерматита у детей показаны физиотерапевтические методы воздействия: УФ-А и УФ-В облучение, иглорефлексотерапия, гипербарическая оксигенация, магнитотерапия, лазеротерапия. Значительные положительные результаты в снижении выраженности болезненных проявлений демонстрирует санаторно-курортное лечение в условиях сухого морского климата.
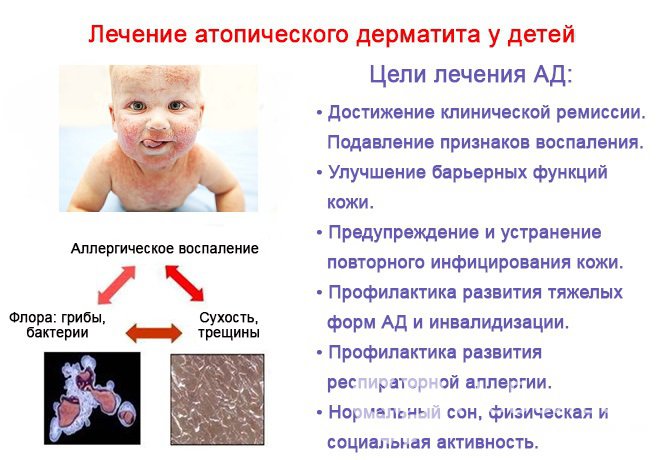 Цели лечения атопического дерматита у детей
Цели лечения атопического дерматита у детейВозможные осложнения и последствия
Наиболее грозным осложнением атопического дерматита является инфицирование расчесов и мокнутий (присоединение бактериальной, вирусной или грибковой инфекции): импетиго, фолликулиты, фурункулез, стрептостафилококковое импетиго, ангулярный стоматит, рожистое воспаление, экссудативная эритема, пиодермии, герпетиформная инфекция, язвенно-некротические и другие поражения, локализующиеся на различных участках кожного покрова, чаще на лице, конечностях, туловище.
Исходом инфицирования раневой поверхности может стать сепсис и, в крайне тяжелых случаях, летальный исход.
Помимо физических страданий, атопический дерматит нередко провоцирует изменения в психологическом состоянии ребенка. Упорный, мучительный зуд и дискомфорт от кожных высыпаний провоцируют астено-невротические реакции (бессонница ночью, сонливость в светлое время суток, раздражительность, плаксивость, снижение активности, беспокойство, отказ от приема пищи и т. п.), косметические дефекты затрудняют социальные взаимодействия со сверстниками.
Прогноз
Наиболее активное течение атопического дерматита у детей отмечается в младшем возрасте. По мере взросления симптомы заболевания обычно угасают, становятся менее выраженными, частота обострений значительно уменьшается. В большинстве случаев атопический дерматит у детей самопроизвольно разрешается в 3–5 лет, реже – в подростковом возрасте.
Если проявления атопии сохраняются во взрослом возрасте, симптоматика отмечается на протяжении 30-40 лет, постепенно регрессирует, также самопроизвольно разрешаясь в последующем.
Прогноз наиболее благоприятен при комплексном лечении, соблюдении пищевых рекомендаций и создании гипоаллергенного окружения.
Профилактика
- Исключение пищевых провокаторов.
- Обеспечение адекватной вентиляции домашних помещений.
- Поддержание оптимальной влажности, температуры и чистоты воздуха.
- Отказ от использования мебели и предметов интерьера, которые могут служить коллекторами пыли (ковры, книги, цветы, тяжелые шторы, мягкая мебель, мягкие игрушки).
- Запрет на использование перьевых и пуховых подушек и одеял.
- Отказ от содержания домашних животных, птиц и аквариумов.
- Отказ от ношения одежды из меха и шерсти.
- Диспансерное наблюдение у аллерголога.
- Длительное санаторно-курортное лечение в летний период.
- Проведение общеукрепляющих процедур (закаливание, УФ-облучение, массаж).
Одним из основных профилактических мероприятий, позволяющих существенно снизить выраженность симптомов заболевания, является соблюдение гипоаллергенной диеты при атопическом дерматите у детей:
- уменьшение в рационе или полный отказ от продуктов, стимулирующих выработку гистамина, провокатора аллергического воспаления (цитрусовых, рыбы, коровьего молока, излишне сладких продуктов, пряностей, орехов, фруктов и овощей красного цвета и т. п.);
- дробные, частые приемы пищи;
- введение в рацион кисломолочных продуктов, свежей зелени, зеленых фруктов и овощей, безглютеновых каш, говядины, мяса кролика, индюшатины;
- достаточное употребление воды;
- отказ от сладких, газированных или содержащих красители и консерванты напитков.
Видео с YouTube по теме статьи:
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
























