Воспользуйтесь поиском по сайту:
Гемохроматоз
Содержание статьи:
Гемохроматоз – наследственное заболевание, характеризующееся нарушением обмена железа, в результате чего происходит избыточное накопление данного элемента в тканях организма (более 20 г при норме 3-4 г). Название нозологической формы отражает наиболее характерный для этой болезни признак – интенсивное окрашивание кожных покровов и внутренних органов.
Типичный для гемохроматоза симптомокомплекс был впервые описан во второй половине XIX столетия.
По статистическим данным, вероятность заболевания гемохроматозом в популяции составляет 0,33%.
Синонимы: пигментный цирроз, бронзовый диабет.
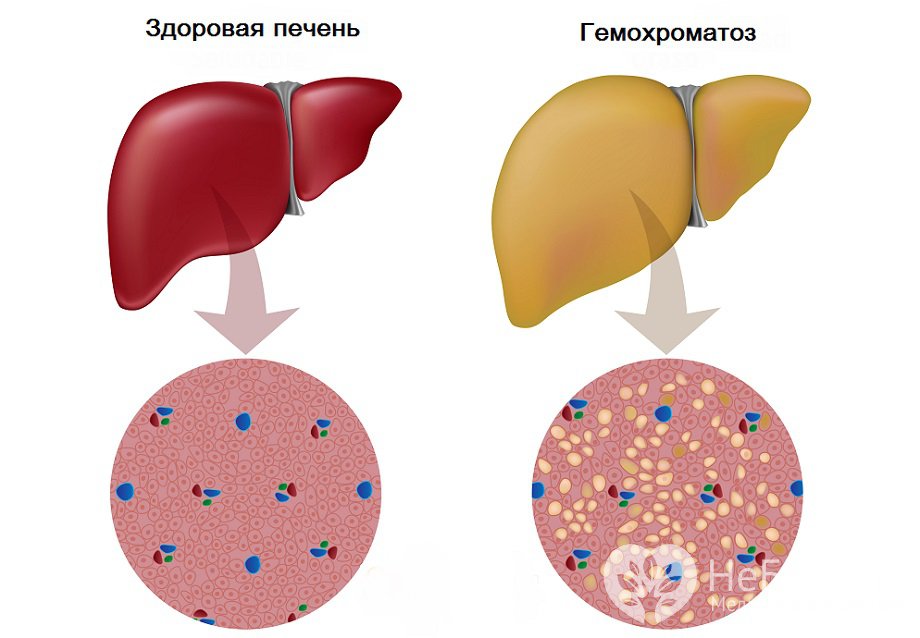 Избыточное накопление железа в тканях печени
Избыточное накопление железа в тканях печениПричины и факторы риска
Причиной наследственного гемохроматоза является генетически обусловленная предрасположенность, связанная с мутацией генов, ответственных за основные этапы обмена железосодержащих пигментов в организме (C282Y и H63D).
Вторичный гемохроматоз формируется на фоне приобретенной несостоятельности ферментных систем, участвующих в обмене железа в организме. Основные патологии, приводящие к развитию вторичного гемохроматоза:
- хронические вирусные гепатиты С и В;
- стеатогепатит неалкогольного генеза;
- опухоли печени;
- лейкоз;
- закупорка протоков поджелудочной железы;
- цирроз печени;
- талассемия.
Накопление железа в тканях и органах может стать причиной развития угрожающих жизни состояний – печеночной или диабетической комы, печеночной и сердечной недостаточности, кровотечения из расширенных поверхностных вен.
Формы заболевания
Основные формы гемохроматоза – первичная и вторичная, причем первичная не является моногенным заболеванием. В зависимости от типа мутации различают такие варианты первичного (наследственного) гемохроматоза:
- аутосомно-рецессивный;
- ювенильный;
- аутосомно-доминантный;
- связанный с мутацией рецептора второго типа к трансферрину.
Стадии заболевания
Гемохроматоз имеет следующие стадии:
- Без перегрузки организма железом.
- С перегрузкой организма железом без клинических симптомов.
- С выраженными клиническими проявлениями патологии.
Симптомы
Ранние стадии патологического процесса характеризуются наличием таких общеклинических симптомов интоксикации:
- повышенная утомляемость, прогрессирующая слабость;
- снижение аппетита;
- снижение массы тела;
- немотивированное ослабление половой функции.
Типичный для гемохроматоза симптомокомплекс был впервые описан во второй половине XIX столетия.
Избыточное накопление железа в тканях и органах приводит к болям в суставах и правом подреберье, атрофии кожи, атрофии яичек у мужчин.
 Боли в суставах при гемохроматозе обусловлены повышенным содержанием железа в органах и тканях
Боли в суставах при гемохроматозе обусловлены повышенным содержанием железа в органах и тканяхКлассическая триада симптомов гемохроматоза:
- бронзовая пигментация кожных покровов и слизистых оболочек;
- сахарный диабет;
- цирроз печени.
Особенности протекания заболевания у молодых людей
У молодых людей от 15 до 30 лет формируется так называемая ювенильная форма гемохроматоза, для которой характерна выраженная перегрузка организма железом с нарушением функциональной активности печени и сердца.
Читайте также:11 продуктов, способствующих очищению печени
Диагностика
Диагностические клинические критерии гемохроматоза:
- сахарный диабет;
- гипогонадизм;
- кардиомиопатия;
- кожная пигментация.
Лабораторный критерий – коэффициент насыщения трансферрина от 45% и выше.
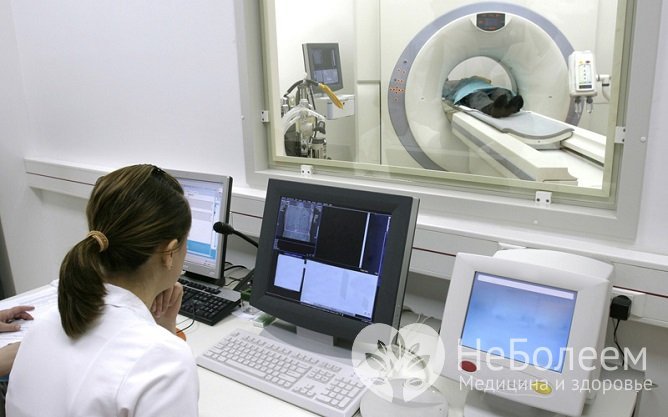 МРТ печени показывает накопление железа в ее клетках, характерное для гемохроматоза
МРТ печени показывает накопление железа в ее клетках, характерное для гемохроматозаНаиболее информативным неинвазивным методом диагностики является магнитно-резонансная томография печени, позволяющая отметить снижение уровня сигнала вследствие избыточного накопления железа в ее клеточных структурах.
По статистическим данным, вероятность заболевания гемохроматозом в популяции составляет 0,33%.
Лечение
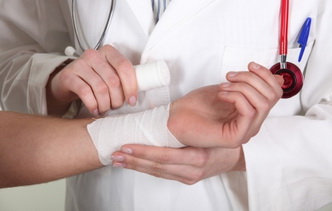
Основной патогенетический метод лечения гемохроматоза – кровопускание, в результате которого из организма элиминируется избыточное количество железа. Применяются также фармакологические методы выведения железа, основанные на приеме железосвязывающих препаратов.
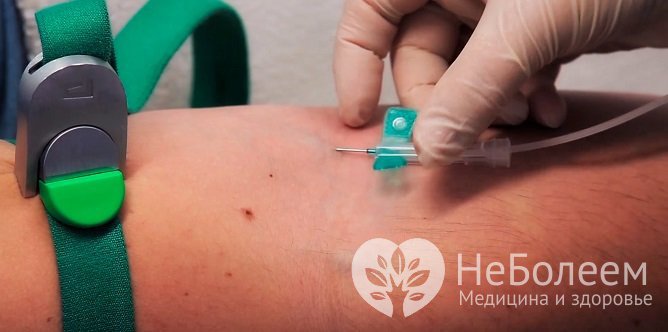 Кровопускание при гемохроматозе выводит избыточное количество железа
Кровопускание при гемохроматозе выводит избыточное количество железаСимптоматическое лечение состоит в мероприятиях, направленных на устранение проявлений сахарного диабета, поддержание функциональной активности печени и сердца.
Возможные осложнения и последствия
Кроме выраженного токсического воздействия избыточной концентрации железа на организм, его накопление в тканях и органах может стать причиной развития угрожающих жизни состояний – печеночной или диабетической комы, печеночной и сердечной недостаточности, кровотечения из расширенных поверхностных вен.
Прогноз
Гемохроматоз – серьезное заболевание, прогноз которого зависит от степени накопления железа в организме и от компенсаторных возможностей вовлеченных в патологический процесс органов и систем. Своевременно начатая и регулярно проводимая патогенетическая терапия позволяет увеличить продолжительность жизни на несколько десятилетий.
Профилактика
Поскольку первичный гемохроматоз наследственно обусловлен, мер по его профилактике не существует. К числу профилактических мероприятий вторичного гемохроматоза относятся:
- соблюдение диеты, ограничивающей употребление продуктов, богатых железом;
- прием железосвязывающих препаратов.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.