Воспользуйтесь поиском по сайту:
Гипоксия плода
Содержание статьи:
Гипоксия плода – внутриутробный синдром, характеризующийся множественными нарушениями со стороны внутренних органов и систем, обусловленными кислородным голоданием плода. Перинатальная гипоксия – одна из самых распространенных акушерских патологий в России: до 10,5% новорожденных страдают от тех или иных проявлений кислородного голодания.
 Источник: mamitips.com
Источник: mamitips.comПричины и факторы риска
Гипоксия плода служит проявлением разнообразных патологических процессов в организме матери или будущего ребенка. К группе риска относят женщин, страдающих анемией и сахарным диабетом, тяжелыми формами гестоза, острыми и хроническими заболеваниями дыхательной и сердечно-сосудистой системы. Контакт с токсическими веществами, проживание в экологически неблагополучной местности, вредные привычки матери также негативно сказываются на плацентарном кровообращении.
Со стороны плода выделяют следующие факторы, провоцирующие гипоксию:
- пороки и аномалии развития;
- внутриутробные инфекции (токсоплазмоз, герпес, хламидиоз, микоплазмоз);
- длительное сдавливание головки во время родов;
- гемолитическая болезнь при резус-конфликте.
Недостаточное поступление кислорода к тканям плода запускает каскад патологических процессов, провоцирующих появление врожденных патологий и общее отставание ребенка в умственном и физическом развитии.
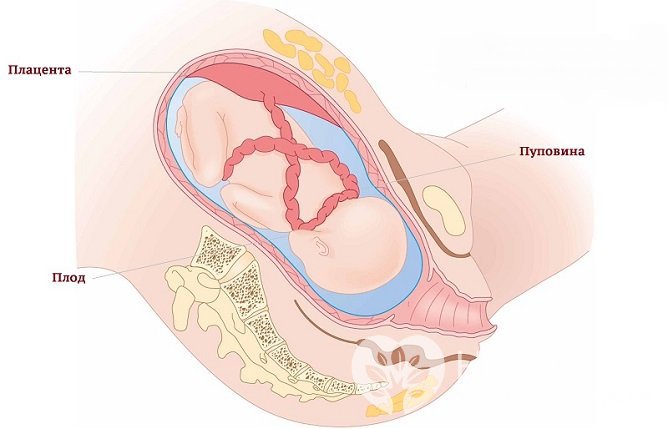
Кислородное голодание плода также возникает при нарушениях плацентарного кровотока, ассоциированных с осложнениями беременности и родов:
- фетоплацентарная недостаточность;
- аномалии строения пуповины;
- многократное обвитие пуповиной шеи ребенка;
- перенашивание;
- выпадение или прижатие пуповины;
- затяжные или стремительные роды;
- угроза преждевременных родов.
 Источник: dobrenok.com
Источник: dobrenok.comФормы
В зависимости от длительности течения различают две формы гипоксии плода – острую и хроническую. Острые гипоксические состояния обычно развиваются в результате патологических родов, реже – в период беременности в случае отслойки плаценты и разрыва матки. Быстро нарастающее угнетение функций жизненно важных органов создает угрозу для жизни ребенка.
Хроническая гипоксия плода при беременности развивается в течение определенного времени. Недостаточное поступление кислорода к тканям плода запускает каскад патологических процессов, провоцирующих появление врожденных патологий и общее отставание ребенка в умственном и физическом развитии. Первой реакцией организма на дефицит кислорода становится централизация и перераспределение кровотока в пользу головного мозга, создающая предпосылки для ишемических изменений в тканях. Реактивный выброс вазоактивных гормонов надпочечников на ранних стадиях гипоксии приводит к постепенному истощению мозгового и коркового слоя и секреторной недостаточности с последующим развитием брадикардии и артериальной гипотензии. Пониженный тонус прекапилляров и артериол способствует расширению периферических сосудов и появлению расстройств капиллярного кровообращения, которые выражаются в замедлении кровотока, повышении вязкости крови и снижении интенсивности газообмена. Нарушение трофики сосудистых стенок увеличивает проницаемость клеточных стенок, создавая условия для развития гемоконцентрации, гиповолемии, внутренних кровоизлияний и отека тканей. Накопление недоокисленных продуктов обмена вызывает респираторно-метаболический ацидоз и активирует перекисное окисление липидов, в ходе которого высвобождаются токсичные свободные радикалы.
При своевременном прохождении плановых диагностических процедур в ходе ведения беременности есть шанс сохранить плод и свести к минимуму ущерб для здоровья ребенка.
Степень тяжести патологических изменений при хронической перинатальной гипоксии зависит от длительности и интенсивности кислородного дефицита, а также от адаптационных возможностей организма. В акушерской практике выделяют компенсированные, субкомпенсированные и декомпенсированные гипоксические состояния. Компенсированная гипоксия плода при беременности не наносит серьезного ущерба здоровью ребенка, но вероятность рождения абсолютно здоровых детей после перенесенной во внутриутробном периоде гипоксии оценивается в 4%.
Сочетание ацидоза, брадикардии и гиперкалиемии при субкомпенсированной и декомпенсированной хронической гипоксии плода вызывает стойкое перевозбуждение парасимпатического отдела нервной системы, угнетение ферментативных реакций, нарушение функций клеточных мембран и расстройства гемодинамики, способствующие развитию ишемических и некротических процессов в органах и тканях плода. Начиная с 6–11 недели беременности, дефицит кислорода провоцирует задержку развития ЦНС и гематоэнцефалического барьера, развитие аномалий сосудов и пороков сердца. Нередко поражаются надпочечники, легкие, кишечник.
Симптомы гипоксии плода
Острая гипоксия характеризуется резким изменением двигательной активности плода, глухостью сердечных тонов и появлением шумов, аритмией, учащением или урежением сердцебиения – акцелерацией или децелерацией.
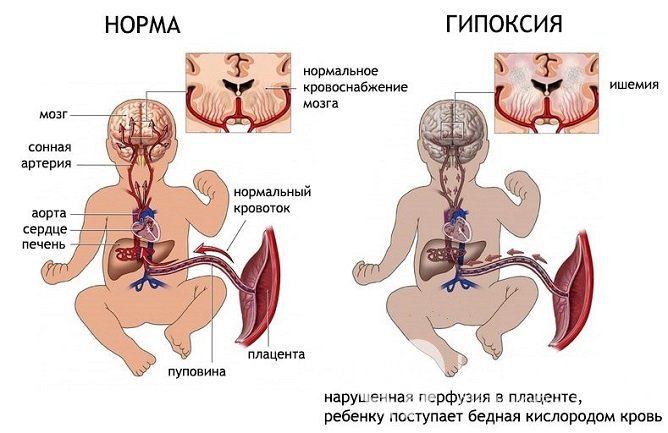 Источник: uziprosto.ru
Источник: uziprosto.ruНормальная частота сердцебиения плода составляет 120–160 ударов в минуту; частота сердечных сокращений – около 70 ударов. Допускаются незначительные отклонения от нормы, однако при резких перепадах сердцебиения, сопровождающихся колебаниями артериального давления, есть основания заподозрить кислородное голодание. Также считается нормой акцелерация при шевелениях и при повышении тонуса матки, насчитывающая не менее пяти эпизодов за полчаса, и единичные эпизоды децелерации. Двигательная активность оценивается исходя из количества толчков в одной серии: в норме должно насчитываться как минимум 10 шевелений на протяжении двух минут.
Кислородное голодание на поздних сроках вынашивания вызывает аномалии ЦНС и может стать причиной умственной отсталости.
Симптоматика хронической гипоксии состояний проявляется с четвертого месяца беременности. На ранних стадиях признаки гипоксии плода выражаются в учащении сердцебиения и двигательной активности, далее развивается брадикардия, движения замедляются. Более поздние симптомы кислородной недостаточности выявляют в ходе плановых обследований во время беременности. На УЗИ наблюдается картина задержки роста и развития плода; иногда присоединяются врожденные аномалии ЦНС, сердца и сосудов, много- или маловодие. Биохимический анализ крови беременной указывает на изменение кислотно-щелочного баланса и накопление продуктов перекисного окисления жиров; при проведении амниоцентеза в околоплодных водах обнаруживают повышенную концентрацию углекислого газа, изменения соотношений ферментов и гормонов. Обнаружение в амниотической жидкости мекония (первородного кала) свидетельствует об ишемии кишечника, которая часто наблюдается при кислородном голодании плода.
Читайте также:7 мифов о поздней беременности
Диагностика
Предварительная диагностика гипоксии плода традиционно строится на аускультации. Однако абсолютно достоверным этот метод не является. Во-первых, можно ошибиться при подсчете частоты сердечных сокращений, во-вторых, во время родовых схваток прослушать сердцебиение плода невозможно.
Для раннего распознавания перинатальной гипоксии в современной акушерской практике составляют биофизический профиль плода, включающий следующие показатели:
- частота дыхательных движений;
- интенсивность больших движений;
- тонус мышц;
- объем околоплодных вод;
- кардиотокография (КТГ) – регистрация сердечных сокращений плода посредством ультразвукового датчика.
Для точной оценки состояния плода в ходе КТГ проводится нестрессовый тест, регистрирующий ускорение сердцебиения в ответ на повышение маточного тонуса и движения плода. Отсутствие акцелерации указывает на замедление развития и истощение компенсаторных возможностей организма ребенка. Фонокардиография позволяет распознать обвитие пуповины по характерным шумам, исключив пороки клапанного аппарата и аномалии строения миокарда. Дополнительно проводится ЭКГ матери и плода.
Родовспоможение при хронической гипоксии плода ведется с применением кардиомониторинга.
Плановое УЗИ позволяет выявить патологии плаценты, свидетельствующие о развитии острой гипоксии и необходимости срочной госпитализации женщины для сохранения беременности. Врача должно насторожить отставание плода в развитии, несоответствие толщины плаценты срокам вынашивания, преждевременное созревание и отслойка детского места.
Исследование маточно-плацентарного кровотока осуществляется посредством допплерометрии сосудов матки, плаценты и пуповины, позволяющей оценить степень тяжести и вероятные последствия гипоксии плода, составить эффективную схему коррекции патологии и подобрать оптимальный способ родоразрешения.
Лабораторные исследования при подозрении на гипоксию плода включают биохимический анализ крови беременной и пуповинной крови, забор которой производится в ходе кордоцентеза, выполняемого под УЗ-контролем. Для исключения фетоплацентарной недостаточности, предлежания петель пуповины, перенашивания и гемолитической болезни назначают амниоскопию и амниоцентез – эндоскопический осмотр нижнего полюса плодного яйца с забором околоплодной жидкости на анализ.
Лечение
Чаще всего диагностируется хроническая гипоксия плода, требующая комплексного лечения – этиотропного и симптоматического.
В терапевтические схемы по показаниям включают:
- стимуляторы плацентарного кровообращения: Реополиглюкин, Эуфиллин, Курантил, Сигетин;
- средства для улучшения микроциркуляции и уменьшения внутрисосудистой свертываемости крови (действующие вещества – дипиридамол, декстран, пентоксифиллин; реже используют гемодериват телячьей крови);
- препараты для активации внутриклеточного метаболизма и повышения проницаемость клеточных мембран для кислорода (эссенциальные фосфолипиды, глутаминовая и аскорбиновая кислота, витамины Е и B6, раствор глюкозы и Алупент в растворе глюкозы);
- средства для снижения тонуса матки: Но-шпа, Тербуталин, Бриканил, Дротаверин, Гинипрал (Гексопреналин), Папаверин;
- антигипоксанты и нейропротекторы (действующие вещества – амтизол, гутимин, пирацетам, гамма-оксимасляная кислота и ее производные).
При выявлении у беременной хронических заболеваний, вызывающих гипоксию плода, параллельно проводится лечение основной патологии. В случае возникновения фетоплацентарной недостаточности женщина должна соблюдать строгий постельный режим. В целях предотвращения синдрома нижней полой вены рекомендовано лежать на левом боку. На протяжении 5–8 суток проводится курс инфузионной терапии, после чего переходят на прием лекарственных средств перорально или в виде внутримышечных инъекций. При положительной динамике пациентке разрешается вернуться к умеренной активности. Показаны занятия аквааэробикой и дыхательной гимнастикой, прогулки на свежем воздухе, физиотерапевтические процедуры – ультрафиолетовое облучение и индуктотермия. Родовспоможение при хронической гипоксии плода ведется с применением кардиомониторинга.
В рационе беременной должно быть достаточное количество железосодержащих продуктов; при необходимости назначают поливитамины и препараты железа.
Острая гипоксия плода лечится исключительно в стационаре. В целях восполнения кислородной недостаточности назначают оксигенотерапию – ингаляции чистого увлажненного кислорода через маску. Внутривенно вводят растворы 10% глюкозы с инсулином, 10% глюконата кальция, 2,4% Эуфиллина и 1% Сигетина с аденозинтрифосфатом (АТФ) и аскорбиновой кислоты с кокарбоксилазой, дополнительно назначают капельное введение 5% раствора натрия гидрокарбоната. При внезапно развившейся брадикардии прибегают к внутривенным и подкожным инъекциям 0,1% раствора атропина сульфата; в случае доступа к предлежащей части препарат вводят непосредственно плоду.
В случае полной отслойки плаценты плод погибает в течение 2–4 часов. Единственной возможностью спасти жизнь ребенка представляется экстренное кесарево сечение. Также показанием к искусственному родоразрешению служит низкая эффективность консервативного лечения острого и хронического гипоксического состояния и срок беременности от 28 недель.
Прогноз
Прогноз при гипоксии плода зависит от сроков гестации. Гипоксические состояния, возникшие в первые месяцы беременности, замедляют темпы роста и физического развития плода, в результате чего рожденный в положенное время ребенок производит впечатление недоношенного и нуждается в интенсивном уходе. Кислородное голодание на поздних сроках вынашивания вызывает аномалии ЦНС и может стать причиной умственной отсталости. Наихудший прогноз выживаемости новорожденных при тяжелой гипоксии, протекающей на фоне глубоких полиорганных нарушений.
Возможные осложнения и последствия гипоксии плода
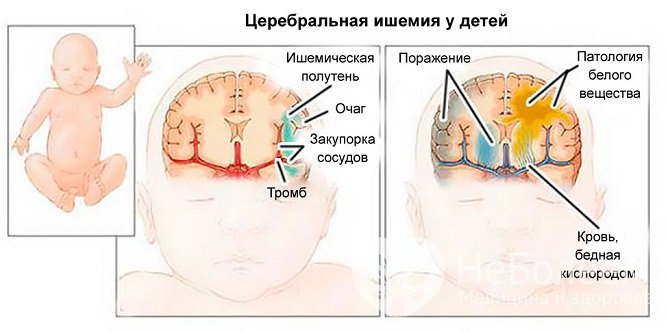
Осложнения гипоксии плода чаще всего затрагивают ЦНС: отек мозга, перинатальная энцефалопатия, арефлексия и судорожный синдром. Со стороны дыхательной системы может развиться легочная гипертензия и постгипоксическая пневмопатия. В самых тяжелых случаях перинатальная гипоксия сопровождается комплексом респираторных и обменных патологий, обусловленных незрелостью легких и недостаточной выработкой суфрактанта. В медицинской литературе данное состояние называют респираторным дистресс-синдромом, синдромом дыхательных расстройств или болезнью гиалиновых мембран. По статистике, дистресс-синдром регистрируется у 9 новорожденных на тысячу живорождений, на его долю приходится от 30 до 50% неонатальных смертей.
Перинатальная гипоксия – одна из самых распространенных акушерских патологий в России: до 10,5% новорожденных страдают от тех или иных проявлений кислородного голодания.
В случае поражения сердечно-сосудистой системы развиваются врожденные пороки сердца и сосудов, ишемический некроз эндокарда. Прогрессирующее снижение скорости кровотока и развитие ацидоза провоцирует возникновение ДВС-синдрома – тяжелого геморрагического диатеза, связанного с истощением ресурсов свертывающей системы. На фоне высокой токсической нагрузки на организм развивается почечная недостаточность и олигурия, некротический энтероколит и вторичный иммунодефицит. В 75–80% случаев гипоксия плода сопровождается асфиксией.
 Источник: simptomer.ru
Источник: simptomer.ruПрофилактика
Острая перинатальная гипоксия с трудом поддается профилактике, однако при своевременном прохождении плановых диагностических процедур в ходе ведения беременности есть шанс сохранить плод и свести к минимуму ущерб для здоровья ребенка. При первых признаках неблагополучия, таких как изменение двигательной активности плода, боли в животе и выделения из влагалища, следует немедленно обращаться к врачу.
Плановое УЗИ позволяет выявить патологии плаценты, свидетельствующие о развитии острой гипоксии и необходимости срочной госпитализации женщины для сохранения беременности.
Предотвращение хронической кислородной недостаточности в значительной мере зависит от поведения будущей матери. Следует отказаться от вредных привычек и убедить всех членов семьи воздерживаться от курения в присутствии беременной, так как пассивное вдыхание матерью сигаретного дыма так же опасно для плода, как и активное курение. Для обогащения крови кислородом рекомендуется чаще проветривать жилье и гулять на свежем воздухе, избегая посещения экологически неблагополучной местности, беречься от инфекций и ограничить контакты с токсичными средствами бытовой химии. В рационе беременной должно быть достаточное количество железосодержащих продуктов; при необходимости назначают поливитамины и препараты железа.
Источники
- Кузнецов П.А., Козлов П.В. Гипоксия плода и асфиксия новорожденного. 2017. Лечебное дело;
- Абрамченко В. В., Талеб А. Д. Алгоритм лечения гипоксии плода в родах. 2009. Журнал акушерства и женских болезней;
- Панамарева А. И., Зверева Т. Г., Таран Л. О. Анализ медикаментозного лечения гипоксии плода. 2007. Медико-фармацевтический журнал «Пульс».
Видео с YouTube по теме статьи:
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.