Воспользуйтесь поиском по сайту:
Гипопаратиреоз
Содержание статьи:
Гипопаратиреоз – заболевание, возникающее в результате недостаточной секреции паращитовидными железами паратгормона или нарушения восприимчивости к нему органов-мишеней, что проявляется нарушениями обмена фосфора и кальция.
Заболевание наблюдается у 0,3-0,4% населения, поражает людей любого возраста и пола.
 Тетанический синдром – основной клинический признак гипопаратиреоза
Тетанический синдром – основной клинический признак гипопаратиреозаПричины и факторы риска
В организме человека обмен кальция и фосфора регулируется совместным действием паратгормона, витамина D и кальцитонина (гормона щитовидной железы). Недостаток паратгормона приводит к повышению в крови концентрации фосфатов и одновременному снижению кальция. Этот дисбаланс становится причиной дальнейшего нарушения минерального обмена, прежде всего, ионов магния, натрия и калия. В результате происходит повышение нервно-мышечной возбудимости, проявляющееся судорогами. Кроме того, избыточное содержание в крови солей кальция способствует их отложению на внутренних стенках кровеносных сосудов и во внутренних органах.
Причины гипопаратиреоза:
- ятрогенные повреждения паращитовидных желез (в ходе оперативных вмешательств на органах шеи, в первую очередь на щитовидной железе);
- травмы шеи, сопровождающиеся кровоизлиянием в паращитовидные железы;
- воспалительные заболевания паращитовидных желез;
- метастазы в ткани шеи и паращитовидные железы;
- синдром Ди Джорджи – генетическая патология, характеризующаяся неправильным развитием паращитовидных желез (а также врожденными пороками сердца и аплазией вилочковой железы);
- воздействие ионизирующего излучения;
- различные нарушения гормонального баланса (хроническая недостаточность надпочечников, первичный гипотиреоз);
- некоторые аутоиммунные и системные заболевания (амилоидоз, гемохроматоз).
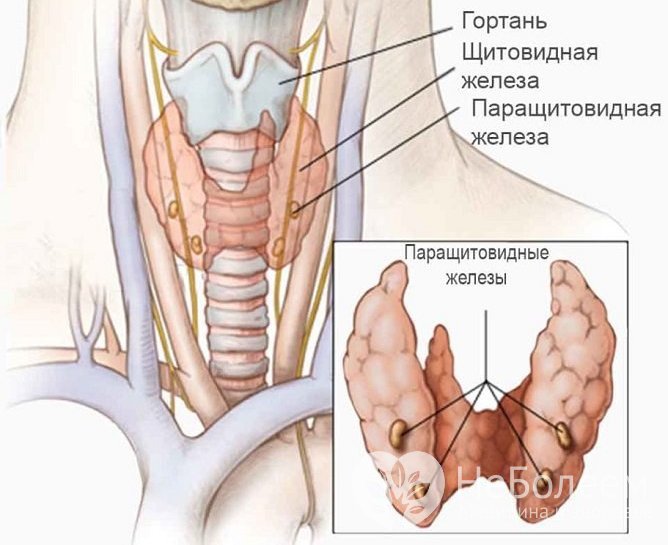 Гипопаратиреоз связан с нарушением работы паращитовидных желез
Гипопаратиреоз связан с нарушением работы паращитовидных железФормы заболевания
По клиническому течению выделяют следующие формы гипопаратиреоза:
- Острая. Характеризуется частыми приступами судорог, компенсация достигается сложно.
- Хроническая. Судороги наблюдаются относительно редко, обычно провоцируются психологической травмой, менструацией, нервным или физическим переутомлением, инфекционными заболеваниями, сменой времен года (обострения чаще происходят осенью и весной). Терапия обеспечивает достижение длительной ремиссии.
- Скрытая (латентная). Протекает без каких-либо клинических признаков и диагностируется только по результатам лабораторно-инструментального обследования.
Одно из наиболее частых осложнений гипопаратиреоза – гипокальциемический криз. Он развивается из-за быстрого падения концентрации кальция в сыворотке крови.
В зависимости от причины различают гипопаратиреоз:
- послеоперационный – развивается как осложнение после оперативных вмешательств на околощитовидных и щитовидной железах;
- посттравматический – обусловлен повреждением ткани паращитовидных желез травмой, кровоизлиянием, действием ионизирующей радиации;
- врожденный – вызван гипоплазией или аплазией паращитовидных желез;
- аутоиммунный – результат образования антител к тканям паращитовидных желез;
- идиопатический – причину установить не удается.
Симптомы
Основное клиническое проявление гипопаратиреоза – развитие тетанического (судорожного) синдрома. Приступу судорог нередко предшествуют симптомы-предвестники:
- похолодание конечностей;
- покалывание в ногах или руках;
- ощущение мурашек над верхней губой;
- скованность, онемение мышц.
Судороги обычно затрагивают симметрично расположенные мышцы верхних и нижних конечностей. Реже в приступ оказываются втянутыми мышцы лица, туловища и внутренних органов.
 Судороги – главный признак гипопратиреоза
Судороги – главный признак гипопратиреозаОсобенности мышечных спазмов при гипопаратиреозе:
- при судорогах верхних конечностей руки прижимаются к туловищу, сгибаются в запястных и локтевых суставах;
- судороги мимических мышц сопровождаются опущением век, сдвиганием бровей, характерным сжатием челюстей и опусканием уголков рта;
- судорожный спазм коронарных сосудов проявляется приступом стенокардии;
- судороги мышц корпуса приводят к резкому его разгибанию назад;
- судороги мышц живота, диафрагмы, межреберных мышц и мышц шеи становятся причиной затрудненного дыхания, одышки;
- судороги гладкой мускулатуры органов желудочно-кишечного тракта клинически проявляются кишечной коликой, дисфагией;
- судороги мышц мочевого пузыря приводят к анурии.
В отличие от судорог, вызванных другими причинами, судороги при гипопаратиреозе выраженно болезненны. При легкой форме заболевания они длятся несколько минут и возникают 1-2 раза в день. Тяжелая форма гипопаратиреоза проявляется длительными судорожными приступами, иногда сопровождающимися потерей сознания, несколько раз в сутки.
На фоне длительного течения гипопаратиреоза у больных развиваются кальцификация внутренних органов, в том числе головного мозга, катаракта.
Для гипопаратиреоза также характерны нарушения со стороны вегетативной нервной системы:
- повышенная потливость;
- головокружение;
- нарушения слуха (закладывание ушей, звон в ушах);
- нарушение сумеречного зрения (куриная слепота);
- нарушения ритма сердца;
- нарушение температурной чувствительности.
 При гипопаратиреозе возникают нарушение со стороны вегетативной нервной системы
При гипопаратиреозе возникают нарушение со стороны вегетативной нервной системыДлительно сохраняющийся низкий уровень кальция в крови приводит к изменениям со стороны высшей психической деятельности (эмоциональной лабильности, расстройствам сна, снижению интеллекта).
На фоне хронического гипопаратиреоза развиваются трофические нарушения:
- сухость и шелушение кожи;
- гиперпигментация;
- повышенная ломкость ногтей;
- экземы;
- грибковые дерматиты;
- облысение;
- катаракта.
Особенности протекания гипопаратиреоза у детей
В детском возрасте в большинстве случаев диагностируется аутоиммунная форма гипопаратиреоза.
Приступы судорог наблюдаются с различными интервалами. У ребенка возникают боли в животе, а затем развиваются тонические судороги с запрокидыванием головы назад. Нарушается дыхание, что приводит к цианозу кожных покровов.
Часто повторяющиеся приступы судорог способствуют повышению внутричерепного давления, появлению у ребенка стойких головных болей и отека дисков зрительного нерва.
Задерживается прорезывание зубов, при этом зубные коронки имеют неправильную форму, слой эмали недоразвит.
Гипопаратиреоз у детей нередко сопровождается следующими патологиями:
- катаракта;
- аутоиммунный кератоконъюнктивит;
- первичная недостаточность половых желез;
- тотальная или гнездная алопеция;
- хронический лимфоцитарный тиреоидит;
- хроническая надпочечниковая недостаточность;
- болезнь Аддисона – Бирмера.
Если лечение гипопаратиреоза не проводится, ребенок начинает необратимо отставать в физическом и умственном развитии.
Читайте также:5 симптомов, при которых необходимо обратиться к эндокринологу
Диагностика
Диагностика гипопаратиреоза, за исключением латентных форм заболевания, обычно не представляет сложности. Она осуществляется на основании характерной клинической картины, данных анамнеза (радиотерапия, операции и травмы органов шеи), признаков повышенной нервно-мышечной проводимости.
 Для диагностики гипопаратериоза определяют уровень паратгормона в крови и моче
Для диагностики гипопаратериоза определяют уровень паратгормона в крови и мочеЛабораторная диагностика гипопаратиреоза включает определение содержания паратгормона в крови и моче, концентраций в крови фосфора и кальция. Для гипопаратиреоза характерны:
- гиперфосфатемия;
- гипокальциемия;
- гипофосфатурия;
- гиперкальциурия;
- снижение количества паратгормона как в крови, так и в моче.
Гипопаратиреоз наблюдается у 0,3-0,4% населения, поражает людей любого возраста и пола.
Аппаратная диагностика:
- рентгенологическое исследование – выявляются обызвествление хрящей ребер и признаки остеосклероза;
- денситометрия – обнаруживается повышенная плотность костной ткани;
- магнитно-резонансная томография – наблюдаются отложения солей кальция в тканях головного мозга, подкожной клетчатке и внутренних органах.
Для определения повышенной нервно-мышечной проводимости проводят пробу с гипервентиляцией.
Лечение
Важная роль в лечении гипопаратиреоза отводится диетотерапии. В рационе должны преобладать продукты с малым содержанием фосфора, богатые магнием, кальцием. Пациентам рекомендуют употреблять больше овощей, фруктов и молочных продуктов. В меню следует включать рыбий жир, печень, желтки яиц, то есть продукты, богатые эргокальциферолом (витамином D2). В периоды обострения из рациона исключают мясные блюда.
 Диетотерапия – важная составляющая лечения гипопаратиреоза
Диетотерапия – важная составляющая лечения гипопаратиреозаМедикаментозная терапия гипопаратиреоза проводится препаратами кальция (глюконатом или карбонатом кальция), которые принимают с разведенной хлористоводородной кислотой, желудочным соком или хлоридом аммония – это улучшает всасывание кальция из кишечника.
Монотерапия гипопаратиреоза в большинстве случаев не позволяет добиться нормализации содержания кальция в сыворотке крови. Поэтому дополнительно назначают препараты витамина D (колекальциферол, альфакальцидол, эргокальциферол). Также показано принятие солнечных ванн или умеренное ультрафиолетовое облучение.
Для профилактики судорожных приступов назначают противосудорожные средства, например, Фенобарбитал (Люминал).
При развитии гипокальциемического криза необходимо срочное внутривенное введение глюконата кальция.
Возможные осложнения и последствия
Одно из наиболее частых осложнений гипопаратиреоза – гипокальциемический криз. Он развивается из-за быстрого падения концентрации кальция в сыворотке крови. У больного под влиянием внешнего раздражения (звукового, механического, гипервентиляции) или же самопроизвольно возникает судорожный приступ, который без медицинской помощи может длиться долго – до нескольких часов. Судороги могут распространяться на голосовые связки, гладкую мускулатуру бронхов, что приводит к формированию ларингоспазма, бронхоспазма, появлению и нарастанию острой дыхательной недостаточности.
Основное клиническое проявление гипопаратиреоза – развитие тетанического (судорожного) синдрома.
На фоне длительного течения гипопаратиреоза у больных развиваются кальцификация внутренних органов, в том числе головного мозга, катаракта.
Прогноз
Прогноз благоприятен для жизни при условии систематического лечения и диспансерного наблюдения. Осмотр эндокринолога проводится не реже 1 раза в 3 месяца – это позволяет своевременно оценивать компенсацию патологии и при необходимости корректировать схему терапии. Пациенту необходимо 2 раза в год проходить офтальмологический осмотр, поскольку высок риск формирования катаракты.
Профилактика
С целью предупреждения развития гипопаратиреоза при хирургическом лечении заболеваний щитовидной железы нужно отдавать предпочтение щадящим оперативным техникам. При рецидивирующем токсическом зобе желательно проведение лечения радиоактивным йодом, а не повторная операция, так как риск повреждения паращитовидных желез в данном случае весьма высок.
После хирургического вмешательства на щитовидной железе и других органах шеи следует проводить активную профилактику послеоперационных осложнений (инфильтратов, спаек), способных стать причиной ухудшения кровоснабжения паращитовидных желез.
Видео с YouTube по теме статьи:
Об авторе

Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.