Воспользуйтесь поиском по сайту:
Кровоизлияние в мозг
Содержание статьи:
Кровоизлияние в мозг, или геморрагический инсульт (от лат. insultus – удар) – наиболее тяжелая разновидность нарушений мозгового кровообращения, возникающая в результате разрыва патологически измененных сосудов под действием высокого артериального давления.
 Источник: doctor-neurologist.ru
Источник: doctor-neurologist.ruНачинается геморрагический инсульт внезапно, иногда предвестниками надвигающегося кровоизлияния в мозг могут быть головная боль, головокружение, прилив крови к лицу, видение предметов в красном свете. Чаще случается днем, на пике физической или эмоциональной активности, во время волнения, при переутомлении. Геморрагический инсульт поражает, как правило, людей 45–60 лет, в анамнезе которых имеются причинные факторы.
Кровоизлияние в мозг несет высокий риск летального исхода и тяжелых необратимых последствий, вплоть до инвалидности.
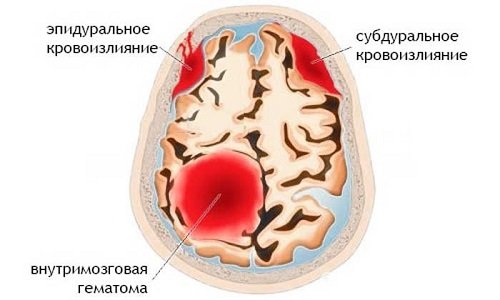
Истонченные стенки сосудов легко разрываются при массированном прорыве крови. Кровь раздвигает ткани мозга и заполняет возникшую полость, образуя внутримозговую гематому (кровяную опухоль), которая оказывает давление на окружающие ткани, вызывает сжатие мозгового ствола и поражение жизненно важных центров.
Нередки кровоизлияния в мозг у новорожденных, которые возникают при трудных и травматичных родах. Самая частая локализация таких кровоизлияний – большие полушария головного мозга и задняя черепная ямка. При кровоизлияниях в мозг у новорожденных в анамнезе, как правило, отмечаются следующие факты:
- первые роды с общей продолжительностью периода схваток и изгнания 2–3 ч и менее;
- трудные роды, которые требуют наложения высоких щипцов;
- крупный плод при относительно малых и ригидных родовых путях.
Геморрагические инсульты составляют 15–20% в структуре заболеваний, связанных с нарушениями мозгового кровообращения. Встречаются с частотой 15–35 случаев на 100 000 населения, и эта цифра постоянно растет.
Причины кровоизлияний в мозг и факторы риска
Причинами кровоизлияний в мозг могут быть факторы, изменяющие толщину и проницаемость сосудистых стенок, а также реологические свойства крови.
Наиболее частыми из них являются:
- гипертоническая болезнь в сочетании с атеросклеротическим поражением артерий мозга;
- артериальная гипертензия;
- врожденные сосудистые мальформации головного мозга (ангиомы, аневризмы сосудов мозга);
- церебральный атеросклероз;
- болезни крови (полицитения, лейкозы и т. д.);
- интоксикации, сопровождающиеся геморрагическими диатезами (уремия, сепсис);
- нарушения свертываемости крови (гемофилия, передозировка тромболитиков).
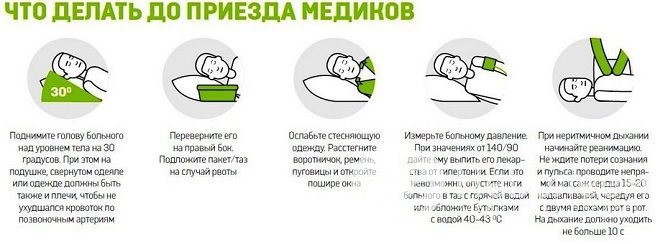
Транспортировку больных с подозрением на кровоизлияние в мозг осуществляют с приподнятым головным концом туловища.
К факторам риска относятся:
- геморрагические инсульты в семейном анамнезе;
- гипертония, стенокардия, дисциркуляторная энцефалопатия в анамнезе;
- сахарный диабет;
- абдоминальное ожирение;
- склонность к микротромбообразованию;
- курение, злоупотребление алкоголем;
- малоподвижный образ жизни;
- стрессонеустойчивость.
Формы
В зависимости от локализации внутримозговые кровоизлияния подразделяют на следующие виды:
- паренхиматозные (интрацеребральные) – кровоизлияния в большие полушария мозга или в структуры задней черепной ямки (мозжечок и ствол головного мозга);
- вентрикулярные – кровоизлияния в желудочки мозга;
- оболочечные – кровоизлияния в межоболочечные пространства головного мозга;
- совмещенные – одновременно поражающие паренхиму мозга, оболочки и/или желудочки.
Оболочечные кровоизлияния, в свою очередь, делятся на:
- субарахноидальные;
- эпидуральные;
- субдуральные.
Совмещенные кровоизлияния делятся на:
- субарахноидально-паренхиматозные;
- паренхиматозно-субарахноидальные;
- паренхиматозно-желудочковые.
Стадии
В течении заболевания выделяют следующие стадии:
- Острейший период – первые 5 дней.
- Острый период – 6–14 дней.
- Ранний восстановительный период – от 3 недель до 6 месяцев.
- Поздний восстановительный период – от 6 месяцев до 2 лет.
- Период стойких остаточных явлений – свыше 2 лет.
Симптомы кровоизлияния в мозг
Клиническая картина кровоизлияния в мозг складывается из общемозговых и очаговых симптомов.
Общемозговые симптомы кровоизлияния в мозг:
- интенсивная головная боль;
- тошнота, рвота, которая может быть многоразовой;
- высокое артериальное давление;
- учащенное, затрудненное, хриплое дыхание;
- замедленный, напряженный пульс;
- профузное потоотделение (гипергидроз);
- нарушение координации движений, ориентации во времени и пространстве;
- гипертермия до 41 °С;
- пульсация сосудов на шее;
- акроцианоз (багрово-синюшный цвет кожи);
- задержка мочи или непроизвольное мочеотделение;
- паралич (гемиплегия) или ослабление мышц одной половины тела одной половины тела (гемипарез);
- расстройства артикуляции;
- когнитивные нарушения;
- расстройства сознания (от оглушения до глубокой атонической комы).
Больные с подозрением на геморрагический инсульт подлежат экстренной госпитализации.
В начальной фазе инсульта может развиться кома, которая характеризуется тяжелым расстройством сознания и нарушением сердечной деятельности и дыхания, потерей всех рефлексов. Больной лежит на спине, угол рта опущен, щека отдувается на стороне паралича (симптом паруса), все мышцы расслаблены. При этом на противоположной очагу поражения стороне наблюдается гемиплегия. Обычно нарушения выражены в руках в большей степени, чем в ногах.
Очаговая симптоматика обычно сочетается с общемозговой. Степень выраженности и характер проявления очаговой симптоматики зависит от локализации кровоизлияния, величины геморрагического очага, типа сосудистой патологии. К симптомам относятся:
- утрата реакции зрачков на свет;
- резкое падение остроты зрения, круги и «мушки» перед глазами;
- угасание глубоких рефлексов;
- нарастающее угнетение дыхания и гемодинамики;
- судорожные припадки;
- патологические стопные симптомы;
- анозогнозия;
- нарушение схемы тела и право-левого ориентирования;
- атаксия;
- миоз.
Наиболее тяжелыми являются первые две–три недели после кровоизлияния в мозг. Тяжесть состояния в этом периоде обусловлена образованием гематомы и прогрессирующим отеком мозга. К концу первого месяца общемозговые симптомы регрессируют, более выраженными становятся обусловленные очаговым поражением, от которых и зависит дальнейшее течение заболевания, осложнения и последствия кровоизлияния в мозг.
Читайте также:Инсульт: 9 интересных фактов о недуге
Диагностика
Диагностика не представляет сложности в случае острого начала болезни, появления нарушений сознания на фоне высокого артериального давления и развития различных очаговых симптомов. Если же кровоизлияние в мозг начинается постепенно и развивается без расстройства сознания, то проводят комплексное исследование, которое включает сбор анамнеза, клинический осмотр и физикальное обследование – определение возможных причинных факторов, скорости и последовательности возникновения симптомов. Для оценки выраженности неврологической симптоматики и нарушения функций органов и систем применяются специализированные балльные шкалы.
Начинать терапию кровоизлияния в мозг необходимо в первые 3–6 часов с момента развития заболевания.
Лабораторное обследование включает общеклинические анализы, биохимическое исследование крови, комплексный анализ показателей свертываемости крови. В крови обнаруживается относительная лимфопения, лейкоцитоз, гипергликемия, снижение вязкости и коагулирующих свойств.
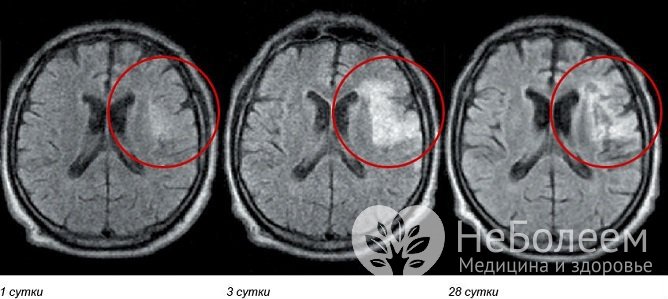 Источник: botkin.pro
Источник: botkin.proИнструментальная диагностика:
- компьютерная и магниторезонансная томография – обнаруживают очаги повышенной плотности паренхимы мозга, определяют размеры и локализацию внутримозговой гематомы;
- эхоэнцефалоскопия – определяют смещение срединных структур в противоположную очагу сторону;
- ангиография – с ее помощью можно выявить аневризму, смещение интрацеребральных сосудов, определить бессосудистые зоны;
- люмбальная пункция (назначается при диагностике субарахноидального кровоизлияния) – в ликворе обнаруживаются эритроциты;
- офтальмоскопия – выявляются признаки поражения сетчатой оболочки глаза (кровоизлияние в сетчатку, сужение и смещение вен сетчатки).
Лечение кровоизлияния в мозг
Больные с подозрением на геморрагический инсульт подлежат экстренной госпитализации. Их транспортировку осуществляют с приподнятым головным концом туловища. Начинать терапию необходимо в первые 3–6 часов с момента развития заболевания.
Терапия кровоизлияний в мозг предусматривает проведение реанимационных мероприятий (недифференцированая терапия) и дифференцированое лечение.
Смерть наступает в связи с прорывом крови в желудочки мозга или поражением жизненно важных стволовых центров, к которому приводит отек мозга.
Принципы недифференциированной терапии:
- лечение дыхательной недостаточности – активная оксигенотерапия, удаление слизи из дыхательных путей, интубация трахеи и подключение аппарата искусственной вентиляции легких при признаках дыхательной недостаточности. При сопутствующем отеке легких – ингаляции кислорода с парами этилового спирта;
- лечение сердечно-сосудистых расстройств, контроль артериального давления –применение бета-адреноблокаторов, блокаторов кальциевых каналов, диуретиков, ингибиторов АПФ, кардиотонических средств, кортикостероидов;
- нормализация водно-электролитного баланса и кислотно-щелочного равновесия, осмолярности крови у больных, находящихся в коме – введение гипотензивных препаратов или вазопрессоров, солевых растворов;
- борьба с отеком мозга – кортикостероиды, осмотические диуретики;
- коррекция гипертермии, вегетативных нарушений – антипиретики, нейролептики, регуляция деятельности кишечника;
- улучшение церебрального метаболизма – ноотропные препараты.
Основные направления дифференцированной терапии:
- ликвидация отека мозга;
- снижение артериального давления при значительном его повышении;
- предупреждение и лечение спазма мозговых сосудов;
- борьба с гипоксией и расстройствами метаболизма мозга;
- повышение коагулирующих свойств крови и уменьшение проницаемости сосудистой стенки;
- нормализация вегетативных функций;
- предупреждение осложнений.
Хирургическое лечение кровоизлияния проводится при объеме гематомы до 100 мл и доступном ее расположении. При субарахноидальном кровоизлиянии из аневризмы в течение первых суток проводят операции эмболизации и баллонирования артерий.
В восстановительном периоде назначают ноотропные препараты, массаж, физиотерапевтические процедуры, лечебную физкультуру.
Осложнения и последствия кровоизлияния в мозг
Кровоизлияние в мозг способно привести к отеку мозга, прорыву крови в желудочки мозга с развитием гемоцефалии (тампонады желудочков) и острой обструктивной гидроцефалии, проникновению крови в субарахноидальное пространство. Кроме того, кровоизлияния в мозг могут сопровождаться развитием ДВС-синдрома, который, в свою очередь, приводит к локальным и распространенным нарушениям микроциркуляции в мозге и других органах.
Прогноз
Кровоизлияние в мозг несет высокий риск летального исхода (в течение первого месяца после кровоизлияния смертность составляет 30–60%) и тяжелых необратимых последствий, вплоть до инвалидности (у 60% пациентов). Кроме того, геморрагический инсульт часто происходит повторно.
Начинается геморрагический инсульт внезапно, иногда предвестниками надвигающегося кровоизлияния в мозг могут быть головная боль, головокружение, прилив крови к лицу, видение предметов в красном свете.
Смерть наступает в связи с прорывом крови в желудочки мозга или поражением жизненно важных стволовых центров, к которому приводит отек мозга.
При благоприятном ходе заболевания больные выходят из коматозного состояния, сознание постепенно возобновляется, рефлексы возвращаются, общемозговые симптомы регрессируют, постепенно возобновляются движения, речь, чувствительность. Успешность восстановления нарушенных функций зависит не только от локализации очага и тяжести состояния, но и от того, насколько грамотно и тщательно проводятся реабилитационные мероприятия.
Профилактика
Профилактика кровоизлияния в мозг включает, в первую очередь, устранение тех заболеваний, которые могут к нему привести – патологий церебральных сосудов и гипертонической болезни.
 Источник: golovnayabol.com
Источник: golovnayabol.comК остальным превентивным мерам относятся:
- контроль уровня холестерина в крови;
- отказ от курения, злоупотребления алкоголем;
- поддержание нормальной массы тела;
- здоровое питание.
Источники
- Власюк Василий Васильевич Клинико-морфологическая классификация внутрижелудочковых кровоизлияний в мозг. 2013. Вопросы современной педиатрии;
- Э. А. Сатвалдиева, Х. Н. Мухитдинова, Д. С. Сабиров, Д. К. Турсунов, Г. И. Алауатдинова Биоритмологическая оценка сердечного ритма у детей с нетравматическим кровоизлиянием в мозг. 2014. Вестник экстренной медицины;
- Петрова Екатерина Валенуровна, Попова Татьяна Федоровна, Грибачева Ирина Алексеевна Клинические особенности течения кровоизлияний в головной мозг и их влияние на прогноз у пациентов молодого возраста. 2016. Евразийский Союз Ученых.
Видео с YouTube по теме статьи:
Об авторе

Диплом по специальности «Педиатрия», Санкт-Петербургский государственный педиатрический медицинский университет
Интернатура по специальности «Эндокринология», Кировская государственная медицинская академия
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.