Воспользуйтесь поиском по сайту:
Лейкоплакия шейки матки
Содержание статьи:
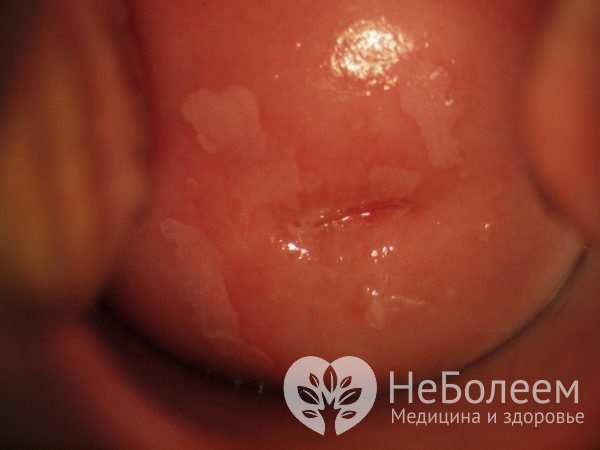
Лейкоплакия шейки матки – это патологическое изменение на ограниченном участке внешней части шейки матки (экзоцервикс), проявляющееся ороговением и пролиферацией клеток многослойного эпителия различной степени выраженности (акантоз, паракератоз, гиперкератоз). При осмотре шейки матки в зеркалах очаги лейкоплакии выглядят как возвышающиеся над неизмененной поверхностью экзоцервикса бляшки белесоватого цвета. У некоторых пациенток подобные бляшки располагаются на слизистой оболочке цервикального канала.
Очаги лейкоплакии шейки матки могут быть множественными или единичными.
Лейкоплакия шейки матки – широко распространенная патология, которая чаще поражает женщин репродуктивного возраста. В общей структуре всех заболеваний шейки матки на долю лейкоплакии приходится 5,5%.
При своевременном лечении лейкоплакии шейки матки и при условии отсутствия у пациентки папилломавирусной инфекции, атипии, а также устранения неблагоприятных факторов прогноз благоприятный.
Лейкоплакия шейки матки рассматривается как предраковое заболевание. Это связано с тем, что примерно у 32% пациенток происходит озлокачествление клеток эпителия в очагах поражения. Вопросы, касающиеся ранней диагностики и лечения лейкоплакии шейки матки, представляют актуальную проблему современной гинекологии и онкологии, так как имеют непосредственную связь со снижением заболеваемости раком шейки матки.
Причины и факторы риска
К развитию лейкоплакии шейки матки могут приводить как экзогенные факторы (травматические, химические, инфекционные), так и эндогенные (нарушения иммунной и гормональной регуляции организма), а также их сочетание.
В формировании нарушений гормонального фона организма женщины большое значение принадлежит сбоям правильной взаимосвязи между гипоталамусом, гипофизом, яичниками и маткой, что сопровождается дефицитом прогестерона, абсолютной или относительной гиперэстрогении, ановуляцией. Исходом подобных расстройств гормонального фона становится запуск в органах-мишенях гиперпластических процессов.
Предрасполагающими факторами являются:
- инфекционно-воспалительные заболевания половых органов (аднексит, эндометрит, цервицит, кольпит);
- нарушения менструальной функции (олигоменорея, аменорея);
- беспорядочная половая жизнь;
- инфекции, передающиеся половым путем (хламидиоз, трихомониаз, герпес, папилломовирусная инфекция, микоплазмоз, уреаплазмоз, цитомегаловирусная инфекция);
- снижение общего и местного иммунитета;
- химические и травматические повреждения шейки матки, возникающие в ходе медицинских манипуляций (диагностическое выскабливание, искусственное прерывание беременности, диатермокоагуляция или медикаментозное прижигание эрозии шейки матки).
Учитывая, что лейкоплакия является предраковым заболеванием, всем пациенткам показано выскабливание цервикального канала с целью исключения злокачественной опухоли шейки матки.
В норме клетки многослойного эпителия наружной части шейки матки не ороговевают. Однако под воздействием провоцирующих факторов в них запускается механизм кератизации, в результате чего в клетках эпителия начинается постепенная перестройка (дезинтеграция внутриклеточных органоидов и ядер), приводящая к образованию роговых чешуек, в составе которых отсутствует гликоген.
Формы заболевания
Исходя из особенностей морфологического строения лейкоплакия шейки матки подразделяется на два вида:
- простая – относится к фоновым изменениям (пара- или гиперкератозу). В очаге поражения происходит утолщение и ороговение поверхностных слоев многоклеточного эпителия, в то же время эпителиальные клетки базального и парабазального слоев остаются неизмененными;
- пролиферативная – характеризуется нарушением пролиферации и дифференцировки клеток всех слоев, появлением атипичных структурных элементов. Представляет собой предраковый процесс и называется цервикальной интраэпителиальной неоплазией (дисплазия шейки матки, CIN).
Симптомы заболевания
Лейкоплакия шейки матки протекает бессимптомно и не сопровождается какими-либо жалобами со стороны пациентки, поэтому выявляется только в ходе планового гинекологического осмотра. В очень редких случаях на фоне лейкоплакии шейки матки у пациенток появляются бели с неприятным запахом или незначительные кровянистые выделения после полового акта.
Читайте также:7 регулярных обследований, которые должна проходить женщина
Диагностика
Диагностика лейкоплакии шейки матки не представляет сложностей и осуществляется во время гинекологического осмотра. При осмотре шейки в зеркалах на ней обнаруживают белесые бляшки или пятна разного размера, овальной формы и с четкими границами. Они могут слегка возвышаться над поверхностью неизмененной слизистой оболочки шейки матки. Иногда поверхность бляшек покрыта небольшими чешуйками (ороговевшими клетками эпителия).
В тех случаях, когда первопричины заболевания остаются не устраненными, не исключены рецидивы и трансформация очагов в раковую опухоль.
Распространенность и величина очагов лейкоплакии варьирует от точечной единичной бляшки до обширных множественных зон, которые полностью покрывают наружную часть шейки матки, переходят на слизистую цервикального канала и влагалищные своды.
С целью подтверждения диагноза выполняют цитологическое исследование соскоба с поверхности бляшки. Характерно обнаружение скоплений эпителиальных клеток с признаками паракератоза или гиперкератоза.
При выполнении соскоба на фоне пара- и гиперкератоза не удается захватить клетки глубоких слоев слизистой оболочки экзоцервикса, в которых может отмечаться нарушения дифференцировки, атипия. В связи с этим выполняют ножевую прицельную биопсию с последующим гистологическим анализом полученной ткани. Данный метод позволяет либо исключить, либо подтвердить наличие цервикальной интраэпителиальной неоплазии, опухолевого процесса.
Учитывая, что лейкоплакия является предраковым заболеванием, всем пациенткам показано выскабливание цервикального канала с целью исключения злокачественной опухоли шейки матки.
Для уточнения характера и размеров поражения эпителия проводят расширенную кольпоскопию (видеокольпоскопию). При этом наблюдают бляшки белого цвета с ровными четкими краями, мелкозернистой поверхностью и отсутствием кровеносных сосудов.
При смазывании раствором Люголя поверхность бляшек не окрашивается (проба Шиллера).
С целью выявления причин, повлекших развитие лейкоплакии шейки матки, пациенткам по показаниям назначают:
- исследование гормонального и иммунного статуса;
- бактериологическое исследование отделяемого из шейки матки;
- микроскопическое исследование отделяемого цервикального канала;
- серологические исследования, направленные на выявление инфекций, передающихся половым путем.
Профилактика лейкоплакии шейки матки включает и санитарно-просветительную работу среди женщин, разъяснение важности регулярных гинекологических осмотров.
Лейкоплакия шейки матки требует дифференциальной диагностики с эрозией шейки матки, цервикальным раком. При необходимости пациентки направляются на консультацию к эндокринологу или онкологу.
Лечение лейкоплакии шейки матки
Выбор метода лечения лейкоплакии шейки матки зависит от формы заболевания (простая или пролиферативная). Целью проводимой терапии является полное удаление патологических очагов и устранение заболеваний, которые послужили причиной их возникновения.
При наличии показаний женщинам назначают противовоспалительную, противовирусную или антибактериальную терапию. Для удаления очагов лейкоплакии шейки матки применяют следующие методы:
- химическая коагуляция;
- диатермокоагуляция;
- СО2-лазерная вапоризация;
- аргоноплазменная коагуляция;
- радиоволновая деструкция;
- криогенное воздействие.
Процедуру деструкции очагов лейкоплакии шейки матки выполняют амбулаторно, под местной анестезией. Длительность заживления тканей зависит от использованного метода деструкции, сопутствующих заболеваний, площади поражения и составляет от 14 до 60 дней.
До полной эпителизации шейки матки запрещается половая жизнь и применение любых методов контрацепции.
Показаниями к хирургическому вмешательству (ампутация шейки матки, конизация шейки матки) является сочетание лейкоплакии с краурозом, гипертрофией, рубцовыми деформациями шейки или диагностирование у пациентки цервикальной интраэпителиальной неоплазии.
Возможные последствия и осложнения
Основным осложнением лейкоплакии шейки матки является малигнизация очага поражения с развитием цервикального рака.
Прогноз
При своевременном лечении лейкоплакии шейки матки и при условии отсутствия у пациентки папилломавирусной инфекции, атипии, а также устранения неблагоприятных факторов прогноз благоприятный.
Лейкоплакия шейки матки чаще поражает женщин репродуктивного возраста. В общей структуре всех заболеваний шейки матки на долю лейкоплакии приходится 5,5%.
В тех случаях, когда первопричины заболевания остаются не устраненными, не исключены рецидивы и трансформация очагов в раковую опухоль.
При простой лейкоплакии шейки матки лечение пациенток детородного возраста проводят щадящими методами (химическая коагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция), что позволяет предотвратить глубокое повреждение тканей. Если в дальнейшем у пациентки наступает беременность, необходим систематический врачебный контроль состояния шейки матки.
Профилактика
Профилактика лейкоплакии шейки матки включает следующие мероприятия:
- своевременное лечение инфекционно-воспалительных заболеваний репродуктивной системы;
- профилактика абортов;
- рациональное ведение родов и аккуратное выполнение медицинских гинекологических манипуляций, что снижает риск повреждений шейки матки;
- предупреждение заражения инфекциями, передающимися половым путем (использование барьерных методов контрацепции, отказ от случайных половых связей).
Пациентки с нарушениями менструального цикла должны находится на учете у гинеколога-эндокринолога и получать соответствующее лечение, направленное на коррекцию гормонального фона.
Профилактика лейкоплакии шейки матки включает и санитарно-просветительную работу среди женщин, разъяснение важности регулярных гинекологических осмотров. Также пациенткам рекомендуется вакцинация с целью профилактики заражения вирусом папилломы человека (ВПЧ).
После завершения курса лечения лейкоплакии шейки матки без атипии пациентка должна находится на диспансерном учете у гинеколога. Каждые шесть месяцев проводятся анализ на ВПЧ, исследование мазка на онкоцитологию, кольпоскопию. В отсутствие рецидивов заболевания через два года пациентку снимают с диспансерного учета и переводят на обычный режим наблюдения.
Источники
- Мукашева А.С. Лейкоплакия шейки матки. 2011. Вестник хирургии Казахстана;
- Бушкова Анастасия Сергеевна, Дамиров Михаил Михайлович Особенности течения раневого процесса у больных лейкоплакией шейки матки. 2011. Вестник Российского научного центра рентгенорадиологии Минздрава России;
- Бушкова Анастасия Сергеевна, Дамиров Михаил Михайлович Коррекция микроциркулярных нарушений в лечении больных лейкоплакией шейки матки. 2011. Вестник Российского научного центра рентгенорадиологии Минздрава России;
- Бадретдинова Ф. Ф., Трубина Т. Б., Трубин В. Б., Додонов А. Н. Современные подходы к профилактике рака шейки матки путем оптимизации методов лечения лейкоплакии. 2011. Креативная хирургия и онкология;
- Мелехова Н. Ю., Иванян А. Н., Харитонова Л. И., Бехтерева И. А., Благодыр О. В., и др. Онкологический потенциал различных патологических состояний шейки матки. 2006. Журнал акушерства и женских болезней.
Видео с YouTube по теме статьи:
Об авторе

Диплом по специальности «Педиатрия», Санкт-Петербургский государственный педиатрический медицинский университет
Интернатура по специальности «Эндокринология», Кировская государственная медицинская академия
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.